El terapeuta físico en la adaptación de la persona adulta mayor al proceso de institucionalización/ Salas-Andrade B. y cols. ISSN 2215-5562. Rev.Ter. Julio-Diciembre del 2022; Vol. 16 N°2: 48-64.
ARTÍCULO DE REVISIÓN
Intervención del terapeuta físico en la adaptación integral de la persona adulta mayor al proceso de institucionalización
Intervention of the physical therapist in the integral adaptation of the older adult to the institutionalization process
Título corto: El terapeuta físico en la adaptación de la persona adulta mayor al proceso de institucionalización.
Autores: Bernardita Salas-Andrade1, Daniela Rey-Román2, Marlene Roselló-Araya3, Augusto Santamaría-Alfaro4.
Filiación: 1 Asociación Hogar de Ancianos San Buenaventura, Terapeuta Físico Independiente, Turrialba, Costa Rica. 2 Asociación Albergue de Rehabilitación del Alcohólico Adulto Mayor Indigente, Terapeuta Físico Independiente, San José, Costa Rica. 3 Instituto Costarricense de Investigación y Enseñanza en Nutrición y Salud - INCIENSA, Cartago, Costa Rica e Instituto Investigación y Desarrollo Científico Académico – IIDCA, Universidad Santa Paula, Curridabat, Costa Rica. 4 Universidad Santa Paula, Curridabat, Costa Rica.
Correspondencia: Bernardita Salas-Andrade, correo electrónico: bernardita.salas@usantapaula.ac.cr
Financiamiento: ninguno.
Declaración de conflictos: ninguno.
Rev.Ter. Enero-Junio del 2022; Vol 16 N°2.
Forma de citar: Salas-Andrade B, Rey-Román D, Roselló-Araya M, Santamaría-Alfaro A. Intervención del terapeuta físico en la adaptación integral de la persona adulta mayor al proceso de institucionalización. Rev Ter. 2022;16(2): 48-64.
Fecha de recepción: 30 de marzo del 2022.
Fecha de aceptación: 21 de junio del 2022.
Abreviaturas: AF, actividad física; AVD, actividad de vida diaria; EF, ejercicio físico; HLE, hogar de larga estancia; PAM, persona adulta mayor; PAMI, persona adulta mayor institucionalizada; TF, terapeuta físico o terapia física; VGI, valoración geriátrica integral.
Resumen
Introducción: los cambios en la sociedad relacionados con el creciente número de población adulta mayor han causado que este grupo etario presente mayor vulnerabilidad reflejada en tres indicadores de riesgo: la dependencia funcional, la sobre carga económica, física y emocional para las familias y la violencia y/o el abandono. Todo lo anterior lleva a considerar el ingreso del adulto mayor a un hogar de larga estancia para su atención. El objetivo de esta revisión fue establecer la intervención del terapeuta físico en el proceso de adaptación integral de la persona adulta mayor a la institucionalización. Metodología: estudio descriptivo de revisión bibliográfica de literatura, publicada entre el 2015 y 2020 disponible en las siguientes bases de datos: Scielo, Google Academic, PubMed, y base de datos BINASSS, utilizando como descriptores o palabras clave: terapia física, adaptación, adulto mayor e institucionalización. Se eligieron 60 artículos científicos en texto completo, en idioma inglés y español. Según la clasificación de Sacket, el 50% de los artículos presentan un nivel de evidencia 4. Resultados: la intervención del terapeuta físico juega un papel preponderante en el proceso de adaptación implícito en la institucionalización de los adultos mayores. Sus competencias permiten una adecuada valoración geriátrica integral, desde las áreas física, funcional, mental y social, así como la implementación de programas de prevención, atención y rehabilitación con el fin de favorecer los niveles de autonomía y calidad de vida del adulto mayor institucionalizado. Conclusión: el terapeuta físico a través de su visión de integralidad, evaluación y seguimiento logra detectar de manera temprana factores de riesgo, con su intervención y el abordaje interdisciplinario aplica diferentes estrategias para recuperar, mantener y mejorar la capacidad funcional del adulto mayor institucionalizado, a su vez favorece la calidad de vida en el nuevo entorno que propicie una adaptación satisfactoria.
Palabras clave: terapia física, adaptación, adulto mayor, institucionalización.
Abstract
Introduction: changes in society related to the growing number of the elderly population have caused this age group to present greater vulnerability reflected in three risk indicators: functional dependence, economic, physical and emotional burden for families and violence. and/or abandonment. All of the above leads us to consider admitting the elderly to a long-term care home for their care. The objective of this review was to establish the intervention of the physical therapist in the process of comprehensive adaptation of the elderly person to institutionalization. Methodology: descriptive study of bibliographic review of literature, published between 2015 and 2020 available in the following databases: Scielo, Google Academic, PubMed, and BINASSS database, using as descriptors or keywords: physical therapy, adaptation, older adult and institutionalization. 60 scientific articles were chosen in full text, in English and Spanish. According to the Sacket classification, 50% of the articles present a level of evidence 4. Results: the intervention of the physical therapist plays a preponderant role in the process of adaptation implicit in the institutionalization of the elderly. Their skills allow an adequate comprehensive geriatric assessment, from the physical, functional, mental and social areas, as well as the implementation of prevention, care and rehabilitation programs in order to promote the levels of autonomy and quality of life of the institutionalized older adult. Conclusion: the physical therapist through his vision of comprehensiveness, evaluation and follow-up manages to detect risk factors early, with his intervention and the interdisciplinary approach he applies different strategies to recover, maintain and improve the functional capacity of the institutionalized older adult, in turn favors the quality of life in the new environment that favors a satisfactory adaptation.
Keywords: physical therapy, adaptation, older adult, institutionalization.
Introducción
La población a nivel mundial está envejeciendo. Entre el 2000 y el 2050 se estima que la cantidad de personas adultas mayores (PAM) pasará de ser un 11% a un 22%1. En Costa Rica el II Informe Estado de Situación de la PAM del 20202, revela que 8 de cada 100 habitantes tiene 65 años o más, aumentando su número en un 59% los últimos 10 años, principalmente en la Región Central en donde la cantidad de PAM es mayor, esperando para el 2050 el porcentaje general esté representado por 21 AM de cada 100 habitantes.
Ante esta situación, se han incluido políticas y programas dirigidos a la atención de este grupo etario3, sin embargo, pese a todos estos esfuerzos por alcanzar un adecuado proceso de envejecimiento, muchas PAM mantienen asociadas a su edad enfermedades crónicas, dependencia en actividades de la vida diaria (AVD), así como la disminución de capacidades cognitivas, afectando de manera directa la dinámica familiar frente a los nuevos requerimientos de atención, propiciando el ingreso a un hogar de larga estancia (HLE)4.
Según Gustavson et al5, la institucionalización trae consigo un cuadro de vulnerabilidad y fragilidad de la PAM que ingresa a un HLE, comprendiendo este como aquel establecimiento que asiste de manera continua a adultos mayores que no son capaces de satisfacer sus necesidades básicas6, lo cual convierte esa situación en un problema de salud pública y coloca a las PAM frágiles, en riesgo de sufrir un mayor deterioro funcional que los lleve a la hospitalización e inclusive a la muerte. Guevara-Peña7 concuerda que dicho evento genera un período de impacto en las áreas social, física, económica y familiar, donde el proceso de adaptación, del cual depende el bienestar y calidad de vida del residente, puede oscilar desde los tres a seis meses, siendo prioritario brindar un enfoque humano, y no solo el disfrute de un beneficio de proyección social estatal.
Así mismo, en sus respectivos estudios, Quino-Ávila et al8 y Luque-Reca et al9 indican que la intervención del terapeuta físico (TF) durante la institucionalización permite detectar de manera temprana el riesgo de fragilidad y brindar una atención integral y oportuna de las necesidades de las PAM, con el propósito de frenar el deterioro y fomentar una rehabilitación segura, basada en evidencia y con ello lograr un satisfactorio proceso de adaptación al ingresar a un HLE.
El TF es una figura presente en el equipo básico de los centros de cuido, con el perfil y las competencias necesarias para aplicar de manera satisfactoria la valoración geriátrica integral (VGI) instrumento que permite la detección de áreas vulnerables y el adecuado abordaje que le permite liderar el proceso de adaptación del usuario gracias a su visión holística5. El objetivo de la presente revisión fue establecer la intervención del terapeuta físico en el proceso de adaptación integral de la PAM a la institucionalización.
Metodología
Se realizó un estudio de revisión bibliográfica sistemática cualitativa sobre la intervención del terapeuta físico en el proceso de adaptación integral del adulto mayor a la institucionalización.
Se efectuó una búsqueda electrónica de literatura bajo los motores de búsqueda: Scielo, Google Academic, PubMed, y base de datos BINASSS, empleando como descriptores o palabras clave: terapia física, adaptación, adulto mayor e institucionalización y operadores lógicos o booleanos como AND, OR y NOT. Se excluyeron artículos que se refirieran a internamiento, adecuación y hospitalización. Todas las referencias fueron extraídas e importadas a una herramienta de investigación de código abierto (5.0.96.2, Zotero, EE. UU) para sistematizar los estudios.
Selección de Datos
Se consideraron los siguientes criterios de inclusión: estudios que contienen palabras clave en el título o resumen, publicados entre 2015 y 2020, y escritos en español o inglés relacionados con la intervención del terapeuta físico en el proceso de adaptación del adulto mayor bajo el modelo de institucionalización. Se excluyeron artículos en otros idiomas, duplicados y fuera del rango de publicación de los últimos 5 años.
Recolección y extracción de datos
Al leer en texto completo las referencias se utilizaron criterios de exclusión específicos para descartar estudios de baja calidad, o irrelevantes para el propósito principal de esta revisión. La Figura 1 describe el flujo para la obtención, análisis y recopilación de artículos científicos. Al someterlos a criterios de exclusión, la cantidad de artículos incluidos fueron 39.
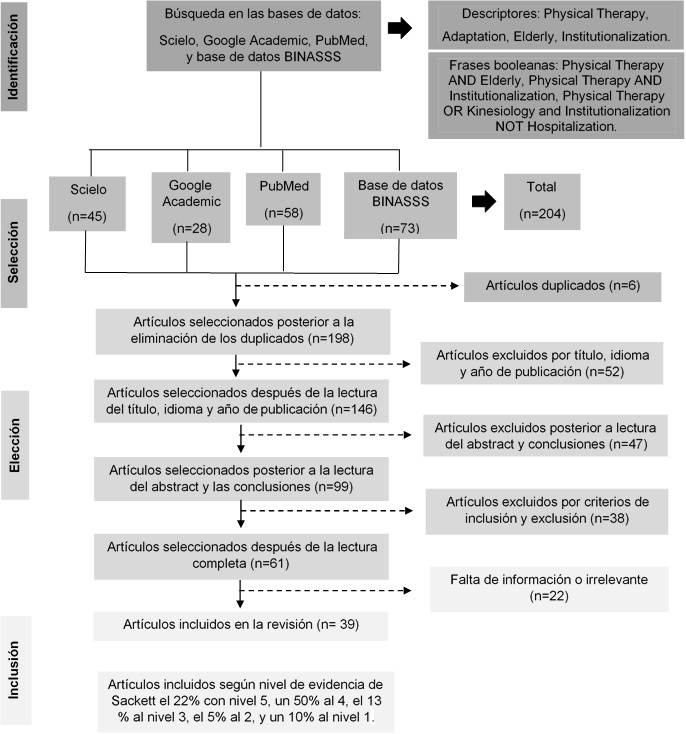
Figura 1. Flujograma de los resultados de la búsqueda de estudios
Fuente: elaboración propia.
Resultados y discusión
La institucionalización, como opción de atención para las PAM, ha aumentado ante el cambio en la estructura y dinámica familiar y son diversos los factores que se pueden considerar causales de dicho acontecimiento. Por tanto, los HLE asumen la responsabilidad de brindar atención en pos de la calidad de vida, el TF es capaz de apoyar de manera interdisciplinaria el proceso de adaptación integral al evitar o disminuir el declive en la condición de salud del individuo posterior al ingreso7.
Factores causales de la institucionalización en la persona adulta mayor
Conocer sobre la incidencia de personas adultas mayores institucionalizadas (PAMI) e identificar los elementos de riesgo que llevan a este proceso permite dirigir acciones que contribuyan a la calidad de vida de esta población10. Diferentes autores consideran como principales factores causales de institucionalización: la edad avanzada, la disminución de autonomía, fragilidad, la presencia de enfermedades crónicas, bajo nivel de escolaridad, viudez y la falta de apoyo familiar11. Estos se clasifican en factores intrínsecos y extrínsecos, como se observan en la tabla 1.
Por consiguiente, la influencia de cualquiera de ellos en la PAM predispone a una mayor vulnerabilidad, pues implica cambios y emana la necesidad de implementar estrategias que contribuyan al proceso de adaptación12,13.
Proceso de adaptación integral de la persona adulta mayor a la institucionalización
Diversos estudios realizados en América Latina evidencian que alrededor del 52,7%8 de las PAM presentan un declive en su salud posterior al ingreso a un HLE, por tanto, se debe brindar una adecuada atención que respete su cultura, intimidad, dignidad, preferencias, creencias y su derecho a decidir sobre los servicios que garanticen su calidad de vida, los cuales están vinculados de manera directa con la capacidad funcional, el alcance de un mayor estado de autonomía, independencia y bienestar general10,14.
Arzamendia15, en su revisión, muestra que habitar en un HLE expone a las PAM a una nueva cultura de vida y el residente puede presentar alguno de los siguientes modelos básicos de comportamiento: adaptación, aceptación, resignación, simulación de transformación, evasión o anulación, los cuales se describen en la tabla 2.
Tabla 1. Principales factores causales de institucionalización en la persona adulta mayor según autor
|
Factores intrínsecos |
||
|
Factor causal |
Autores |
Descripción |
|
Edad avanzada |
Roberts C. et al/2017. |
Implica un deterioro estructural y funcional de la mayoría de los sistemas fisiológicos que puede afectar negativamente la capacidad funcional. |
|
Disminución de la autonomía |
Alves R/2013. Guzmán E. et al/2016. |
Tras la aparición de enfermedades y discapacidad, el AM tiende a una mayor fragilidad y vulnerabilidad. Estudios indican que el ser dependiente en 3 o más ABVD, más presencia de deterioro cognitivo son predictores principales para la institucionalización. |
|
Fragilidad |
Domínguez M/ 2016.
|
Deterioro fisiológico multisistémico, expresado fenotípicamente en el sistema músculo-esquelético por la sarcopenia. La fragilidad y la sarcopenia se superponen, pues las PAM frágiles en su mayoría tienen sarcopenia y muchos AM con sarcopenia son frágiles. |
|
Presencia de enfermedades crónicas |
Imaginário C. et al/2018. |
Las enfermedades crónicas conllevan a discapacidad y dependencia funcional de los AM, afectan su salud y calidad de vida. |
|
Factores extrínsecos |
||
|
Factor causal |
Autores |
Descripción |
|
Bajo nivel de escolaridad |
Imaginário C. et al/2018.
|
El nivel de escolaridad está directamente relacionado con mejores oportunidades laborales y estabilidad económica, que favorece las condiciones de vida y disminuye el riesgo de caer en pobreza a edad avanzada. |
|
Viudez |
Transición que genera reacomodo en el sistema de apoyo familiar, se dan intercambios de roles, donde los hijos asumen las decisiones del padre que enfrenta la viudez. |
|
|
Falta de apoyo familiar |
Guevara N/2016.
|
Las dificultades económicas para el cuido o pago de asistencia, el abandono, la callejización, las adicciones y enfermedades crónicas, además de las pocas garantías para optar por tratamientos de enfermedades, llevan a las familias a optar por la institucionalización. |
Fuente: elaboración propia basada en las referencias10-14.
Tabla 2. Modelos básicos de comportamiento de la persona adulta mayor que habita en un hogar de larga estancia
|
Modelo de Comportamiento |
Descripción |
|
Adaptación |
La PAM acepta la dinámica institucional, sus reglas, entorno y rutinas. El proceso no es fácil, pues la persona debe adecuarse a situaciones que no formaban parte de su rol y aceptar reglas impuestas por personas extrañas del lugar donde ahora reside. |
|
Aceptación |
La PAM se ajusta pasivamente a la dinámica e interrelaciona con otras personas. La convivencia trae consigo retos, debido a que cada persona tiene su historia e individualidad. |
|
Resignación |
La persona siente que no hay más opciones y esto se traduce en una conducta apática y/o depresiva. |
|
Simulación de transformación |
El residente aparenta o simula que todo está bien Presenta una conducta positiva y armónica, creando lazos de sana convivencia al compartir el entorno. |
|
Evasión o anulación |
Ante el descontento por encontrarse en otro lugar la persona tiende a retraerse No quiere socializar, evade su situación actual y esto afecta su salud física y mental. |
Fuente: elaboración propia basada en la referencia15.
La realización de una fase de pre-ingreso, puede ser una herramienta efectiva en el proceso de adaptación, pues brinda a la PAM el derecho a la información y su derecho de autonomía, el cual consiste en la libertad de tomar decisiones, aceptar compromiso de responsabilidades, así como la capacidad de reorientar sus acciones, en el nuevo entorno de vida16.
La ejecución de acciones individualizadas de atención y seguimiento durante los primeros meses de adaptación, el ejecutar estrategias de apoyo y acompañamiento emocional con la familia y una atención con más calidez humana, sin caer en una atención invasiva, que anule la autonomía e independencia del AM, procuran un ambiente idóneo para alcanzar un proceso de adaptación integral a la institucionalización17. Siendo el proceso de adaptación inminente en el residente de un HLE, es comprensible el evidenciar algunos desafíos durante el proceso.
Desafíos prioritarios en el proceso de adaptación integral de la persona adulta mayor a la institucionalización.
a) Baja o nula formación del personal de atención: el estudio de Smith et al18, define cómo el personal de atención a cuidadores o asistentes de pacientes, quienes brindan apoyo a las PAMI, estos reflejan la necesidad de un mayor conocimiento en tópicos enfocados en el cuidado de las demandas individuales de los residentes, siendo destacadas las buenas prácticas de comunicación, la inteligencia emocional y el trabajo interdisciplinario; habilidades que se consideraron imperativas y que deben ser reflejadas por todo el personal de la institución.
b) Sociedad más comprometida con las personas adultas mayores: a nivel social, faltan áreas comunitarias que fomenten relaciones sociales y vida activa19. Es necesario que los espacios rurales y urbanos se conviertan en estructuras y servicios inclusivos, amigables con las PAM, adaptados a sus necesidades y que les permitan una participación en todas sus áreas20.
c) Eliminar las barreras para la realización de ejercicios en hogares de larga estancia: el estudio de Baert et al14, considera la falta de personal, equipo adecuado y recursos como obstáculos para la realización de EF en la PAMI. Se señaló al TF como el profesional adecuado para organizar y aplicar programas educativos con el fin de alcanzar el compromiso del personal de atención y hacer de ellos un apoyo en el plan de mantener la AF y suscitar el interés por el EF en la PAMI.
d) Luchar por el respeto y validación de los derechos de las personas adultas mayores: derecho a la independencia, participación, cuidado a nivel familiar y comunitario, autorrealización y derecho a vivir con dignidad y seguridad10. Bajo estrategias centradas en la organización para mejorar la calidad de vida en los HLE, realizando valoración del entorno físico, organización de atención, incluida la opción de Eden o Green House, enfocada en la calidad de la atención y exige correlación entre calidad de vida y factores organizacionales21.
e) Minimizar los efectos adversos de la institucionalización: Murphy et al21, reconocen que las consecuencias que trae consigo este proceso se pueden disminuir ejecutando planes de atención dirigidos a preservar la autonomía, servicios personalizados, respeto a la intimidad y la privacidad, flexibilidad en reglamento, respeto por sus hábitos, creencias y aficiones. Mientras, se mantienen los lazos familiares y sociales que eliminan sentimientos de soledad y abandono y la intervención interdisciplinar minimiza los efectos negativos, a la vez que garantiza una adaptación e integración adecuada y eficaz.
f) Fomentar la atención centrada en la persona: la investigación descriptiva realizada por Preciado22 refleja que la atención en los HLE requiere cambios desde la forma en que se organizan, reconociendo la importancia de brindar un servicio de calidad y calidez tomando en cuenta la opinión de la PAM. Por su parte, Morris et al.16, en un estudio con diseño prospectivo, observacional y de cohorte longitudinal, evidencian la necesidad de una nueva visión que se centre en la calidad de vida como el constructo más relevante para guiar la medición y mejorar el desempeño en estas instituciones.
Intervención del terapeuta físico en el proceso de adaptación integral de la persona adulta mayor a la institucionalización
Lok et al23, refiere en su estudio que la institucionalización trae implícito un proceso de adaptación, el cual provoca alteraciones principalmente a nivel físico y funcional. Por su parte según Lakke et al24, reconoce que dentro de este proceso el TF promueve un estilo de vida activo bajo la premisa de prevenir, recuperar, mantener y mejorar la capacidad funcional de la PAM, desde un enfoque integral, posterior al cambio de entorno. Por consiguiente, las intervenciones son dirigidas al manejo del dolor, la conducta, cognición, práctica de ejercicios y la prescripción de ayudas para la movilidad a fin de favorecer la funcionabilidad, aspectos que permiten un envejecimiento satisfactorio25.
El TF emplea la VGI como herramienta de diagnóstico multidimensional para determinar de manera eficaz capacidades y problemas patológicos, sociales y funcionales que pueden presentar las PAM, con el fin de ofrecer un plan de rehabilitación progresivo que se oriente al mejoramiento integral y su inclusión a la sociedad26.
Con la evaluación inicial se reconocen los intereses y el patrón funcional de la PAMI, a través de diversas escalas como: medida de la independencia funcional, sit to stand, short performance battery test, mini examen del estado mental, escala de depresión Yesavage, entre otras; para así determinar la capacidad funcional e independencia en AVBD27-29, como se detalla en la tabla 3.
Posterior a la evaluación, el TF diseña un programa de forma sistemática e individualizada, dosificando el ejercicio por medio de las siguientes variables: tipo de ejercicio, frecuencia, duración, volumen y progresión, conocido como prescripción del ejercicio. Estos programas incluyen trabajo de fuerza, flexibilidad, resistencia y equilibrio, lo cual permite mejoras a nivel postural y de marcha, además, se requiere que la PAMI sea evaluada periódicamente para observar la evolución y contar con información cuantificable del proceso18.
Dentro de estos programas la actividad física (AF) y el EF son clave para promover calidad de vida, por ello la Organización Mundial de la Salud recomienda que las PAM realicen por lo menos 150 minutos semanales de AF de intensidad moderada, incluyendo dos a tres veces a la semana el trabajo de fortalecimiento de los principales grupos musculares. Los patrones de AF y EF se cuantifican combinando la frecuencia semanal, la intensidad del ejercicio y el tiempo13,26. Existe evidencia que la práctica de EF, debidamente prescrito y guiado por un TF, tiene una relación directamente proporcional a la calidad de vida27. A continuación, la figura 2 presenta una propuesta sobre la intervención del TF al ingreso de una PAM a un HLE, sustentado en la información de varios estudios18,25-27,29-31.
Tabla 3. Objetivo de las escalas de valoración geriátrica
|
Escala |
Objetivo |
|
Test de Tinetti |
Por medio de la observación permite evaluar la marcha y el equilibrio, brindando información completa para evaluar el riesgo de caída y determinar si las alteraciones presentes en marcha y equilibrio requieren intervención. |
|
Timed up and go test |
Prueba cronometrada para el diagnóstico de trastornos de la marcha y balance. |
|
Medida de independencia funcional |
Escala que evalúa el área motora y cognitiva con el objetivo de planificar el proceso de rehabilitación. |
|
Sit to stand |
Valora la fuerza y resistencia de miembros inferiores en adultos mayores. |
|
Short performance battery test |
Instrumento que combina la evaluación de: marcha, equilibrio, fuerza y resistencia. |
|
Índice de Katz |
Evalúa habilidades en actividades como bañarse, vestirse, ir al baño, deambular, continencia y alimentación. |
|
Escala de Berg |
Evalúa el equilibrio estático (capacidad para mantener la postura) y dinámico (capacidad de realizar movimientos) y, por ende, el riesgo de sufrir una caída. |
|
Mini examen del estado mental |
Escala que consta de dos secciones. La primera valora la orientación, memoria y atención. La segunda sección mide la capacidad para nombrar, seguir órdenes verbales y escritas, escritura y lectura. |
|
Escala Depresión Yesavage |
Evalúa el estado de ánimo del adulto mayor y permite realizar un tamizaje para detectar estados depresivos. |
Fuente: elaboración propia basada en las referencias27-29.
Se destaca en la revisión de De Souto et al32, que una buena comunicación terapeuta- paciente genera un efecto adicional en la intervención, por encima del resultado obtenido del ejercicio por sí solo, aumentando la adherencia o afinidad de la PAM con el EF. Por su parte, Baert et al30 concluyen, en su estudio mixto cualitativo y cuantitativo, que también es vital la organización, el monitoreo y la evaluación personalizada de las sesiones, considerando el ambiente y los deseos personales, así como mecanismos que aumenten el interés y permanencia en los programas.
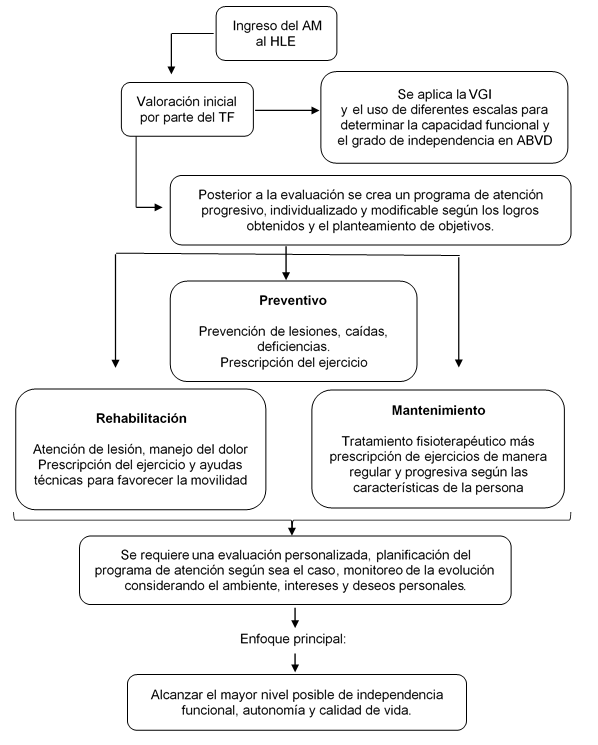
Figura 2. Flujograma propuesto de intervención del terapeuta físico al ingreso de una persona adulta mayor a un hogar de larga estancia
Fuente: elaboración propia basada en las referencias18,25,27,29,30,31.
Así mismo, dentro del entorno del HLE, el TF trasmite información sobre diversos temas inherentes al abordaje en la prevención disfunciones, discapacidades y promoción de la salud, con ello contribuye al conocimiento de PAM, sus familias y personal de atención a la PAMI, viabilizando cambios positivos en la atención integral de la población18,29,33. Además, en conjunto dentro del equipo interdisciplinario, promueve acciones en pro de salud física y mental, sustentados en el derecho que gozan las PAM de contar con oportunidades que favorezcan su independencia a través de intervenciones personalizadas, con el apoyo de otras disciplinas, como enfermería, psicología, trabajo social, según la necesidad, y la presencia del profesional en el HLE12.
La integración de la AF y la realización de EF disminuyen la pérdida de funcionalidad, la cual genera un impacto negativo en los residentes de un HLE siendo predictor de hospitalización y mortalidad26,31. Mantener una buena capacidad funcional garantiza una mejor calidad de vida y reduce la necesidad de asistencia física por parte del personal de los HLE, de ahí la importancia de prevenir y minimizar el deterioro funcional en la PAMI26.
Este proceso de declive funcional sigue una serie de eventos jerárquicos, como lo son: la disminución en la capacidad de realizar ABVD de primer orden (vestimenta e higiene personal); la disminución en la capacidad de realizar ABVD de segundo orden (ir al baño, traslado y locomoción); la disminución en la capacidad de realizar ABVD de tercer orden (movilidad en la cama y alimentación)34.
El estudio cualitativo con un estudio de caso elaborado por Guevara-Peña6 muestra que una vez realizado el ingreso, la PAMI se enfrenta a un sinfín de retos, entre ellos el verse privada de realizar actividades que formaban parte de su cotidianeidad, obligándolas a ajustarse a horarios con rutinas rígidas que se convierten hasta en un esquema de “evaluación” de adaptabilidad. Debido a que bajo la filosofía institucional se aduce evitar la exposición a riesgos, se limita la práctica de actividades de manera independiente, provocando un riesgo latente de deterioro, bajo el concepto denominado dependencia estructurada, el cual hace referencia a la intervención directa de la institución, cuando contribuyen a la pérdida de la autonomía, al minimizar las capacidades que tiene la PAM para realizar AVD, con excesiva asistencia, limitando y hasta suprimiendo la acción de la persona12.
Meléndez et al35, en un diseño de dos grupos de PAM independientes, institucionalizados y no institucionalizados, evaluaron la capacidad funcional en AVD y el bienestar psicológico. Este reflejó que el envejecimiento satisfactorio se debe valorar desde los cimientos multidimensionales, que dependen tanto de los factores personales y del entorno como de la integración de ambos, tomado en cuenta:
⁻ Aspectos objetivos: cuantificables a través del uso de instrumentos que identifican, por ejemplo, niveles de independencia y estado cognitivo comparándolos con escalas de rendimiento, funcionalidad y/o dependencia. Estos permiten el planteamiento de estrategias de intervención.
⁻ Aspectos subjetivos: hacen referencia a características del individuo relacionados con la opinión, apreciación personal, valores y emociones. Estos influyen directamente en las intervenciones.
Los HLE deben evolucionar hacia un paradigma de prevención proactiva y cambiar el enfoque actual de reparación reactiva, con estrategias que aborden la pérdida de la función desde fases iniciales y fomenten el envejecimiento activo y saludable, así se optimizan las oportunidades de bienestar físico, mental y social, con el objetivo de ampliar la esperanza de vida saludable y la calidad de vida de todos los individuos en la vejez36.
Se sugieren entre las estrategias que se pueden aplicar en la búsqueda de una adaptación integral de la PAM a la institucionalización las siguientes:
a) Acciones que promuevan el envejecimiento activo: el envejecimiento activo debe garantizar, en la medida de lo posible, la consecución, mantenimiento y disfrute de las 4 exigencias más valoradas por las PAM: autonomía, independencia, calidad y esperanza de vida sana. En la tabla 4 se muestran los beneficios del envejecimiento activo en las áreas de enfoque integral de la PAM, área funcional, física, mental y social2,31.
Tabla 4. Beneficios del envejecimiento activo según áreas de enfoque integral de la persona adulta mayor
|
Área |
Beneficios del envejecimiento activo |
|
Física y Funcional |
Previene el envejecimiento prematuro y aparición de enfermedades causantes de discapacidad. Reduce la muerte prematura en las etapas más productivas de la vida. Mantiene la salud, autonomía e independencia por mayor tiempo. Mayor disfruten de una calidad de vida positiva a medida que vayan envejeciendo con el menor grado de dependencia. Potencia la fuerza, resistencia y la flexibilidad. Mejorar los reflejos, la coordinación y el equilibrio. Evita la obesidad. Mejora la recuperación tras una enfermedad o lesión. |
|
Mental y Social
|
Incide sobre la capacidad mental y la salud psicológica. Estimula la memoria y la atención. Mejora la autoimagen y la autoestima. Mejorar el estado de ánimo, previene o mejora trastornos como depresión. Mantiene la autonomía psíquica. Permite ocupar el tiempo libre con actividades de ocio significativas. Evita la soledad y la posible depresión asociada. Aumenta las relaciones sociales. Mayor participación en los ámbitos sociales, culturales, económicos y políticos de la sociedad. Disminuye el gasto sanitario y de salud. |
Fuente: elaboración propia basada en las referencias2,31.
b) Prevención, monitoreo y abordaje de síntomas depresivos: en el estudio transversal de Luque-Reca et al9, se concluye que la prevalencia es tres veces mayor, de síntomas depresivos en las PAM que residen en HLE con respecto a los que viven en un ambiente familiar y comunitario, en muchas ocasiones la depresión en las PAMI pasa desapercibida y es subdiagnosticada, tanto por la falta de conocimiento respecto a los síntomas depresivos y el déficit de capacitación de los profesionales de la salud. Una evaluación periódica, mediante la aplicación de la escala Yesavage facilita la prevención y tamizaje temprano de sintomatología cognitiva, somática y afectiva; lo anterior unido a la presencia de personal capacitado permite el monitoreo y la atención adecuada de la PAMI26,37.
c) Técnica de reminiscencia grupal: el estudio cuasiexperimental de Siverová et al38 definen la técnica de reminiscencia como la herramienta que utiliza los recuerdos, fotografías, objetos o música agradable para permitir la validación, el respeto y la orientación. Fomentan, además, la dignidad humana, ayudando al desarrollo de una vida activa a partir de su propio valor. Esta técnica influye de manera positiva en áreas como la cognición, el estado de ánimo, relaciones sociales, salud mental, disminuye síntomas depresivos y genera sensación de bienestar. Al trabajarse de manera grupal favorece la capacidad comunicativa entre residentes de HLE y el personal de atención.
d) Capacitación continúa dirigida al personal de atención: Castro-Monteiro et al37, en su estudio, revela que el contar con personal altamente capacitado permite reconocer y aprovechar las competencias de las PAMI, para lograr intervenciones personalizadas, según cada necesidad. El TF participa en el diseño, ejecución y control de programas en pro de la salud y bienestar de los residentes a partir de determinantes sociales y con el amparo legal de los derechos que goza cualquier persona independientemente de su edad y residencia.
e) Atención interdisciplinaria: es de suma importancia el abordaje interdisciplinario, por tanto, permite brindar una atención centrada en la persona, orientando todas las acciones para controlar los factores de riesgo, conservar la autonomía, mantener y/o mejorar la capacidad física, funcional, social y mental5. Un meta-análisis plantea tres etapas que enfrenta la PAM al ingresar a un HLE y sus respectivas intervenciones. Se muestra, en la tabla 5, la recomendación de abordaje por parte del equipo de atención interdisciplinaria, para favorecer así el proceso de adaptación integral de las PAM a la institucionalización39.
Tabla 5. Intervención del equipo interdisciplinario en las etapas que enfrenta la persona adulta mayor al ingresar a un hogar de larga estancia
|
Etapas |
Descripción |
Intervención |
|
Proceso de duelo por la pérdida dolorosa |
Sentimientos de desprendimiento de artículos personales, pérdida del control, privacidad, sentimientos de tristeza, depresión, estrés por sentirse lejano de los demás y de sí mismos, imagen negativa ante la sociedad. Enfrentamiento a nuevas reglas y necesidad de ayuda para realizar algunas tareas, es un aspecto que se percibe en el primer mes de transición. |
Permitir la expresión de sentimientos. Habilitar espacios para que pueda compartir su historia. Respetar el proceso de duelo y la vivencia de cada una de sus etapas: negación, ira, negociación, depresión y aceptación. Manejo grupal con actividades que favorezcan la socialización. Valorar el recuperar pertenencias personales, que le ayuden a mantener su identidad y sentido de pertenencia. |
|
Estabilidad a través de la autonomía |
La autonomía permite al individuo mantener sentido de sí mismo. Las condiciones de individualidad, comunidad, sociedad requieren de un plan individual, comunitario y social, que favorezcan el ambiente positivo y fomenten la esperanza. |
Estrategias de comunicación con residentes, familiares y personal. Explicar los roles del personal, las normas para mantener una sana convivencia, actividades y rutinas que se realizan. Informar e involucrar al AM en el nuevo entorno. |
|
Aceptación |
Se da al lograr el equilibrio interior, con el trabajo diario, la convivencia con los demás, la aceptación de necesitar ayuda física, espacio propio y común. Nace de la conciencia de saber aquí estoy, aquí me quedaré, es mi hogar e incluso considerar aquí puedo morir. |
Acompañamiento y seguimiento. Valorar síntomas de depresión. Colaboración en acciones que beneficien su estado de salud física, mental, social y funcional.
|
Fuente: elaboración propia basada en la referencia39.
Conclusiones
La residencia de la PAM en un HLE en su mayoría se da a causa del abandono y en vista de las nuevas realidades en las dinámicas familiares, cuando por factores económicos, funcionales de salud o tiempo se tornan incapaces de satisfacer sus necesidades básicas.
Por su parte, la institucionalización es un evento que implica un proceso de adaptación que puede ser complejo y provocar un mayor deterioro funcional en la PAMI, por ello se debe considerar que, aun cuando toda persona a nivel interno tiene la capacidad de realizar los ajustes necesarios para adaptarse, muchas veces ante la deficiencia en servicios sociales y de salud esta población no puede generar ajustes efectivos, siendo expuestos a una mayor vulnerabilidad.
El propósito primordial de los HLE debe ser que las PAM gocen de pleno bienestar físico, mental y social, a partir de la atención centrada en la persona, pues el proceso de adaptación a la institucionalización en cada persona es único y requiere de una completa valoración incluso previa al ingreso.
Se concluye que el TF es el profesional idóneo para lograr retrasar el deterioro funcional en la PAMI en los HLE, gracias a la intervención temprana con la cual busca la estratificación de riesgo y la prevención del deterioro. Así mismo, por su visión de integralidad, logra determinar de manera temprana factores de riesgo e implementa estrategias interdisciplinarias que favorecen convivencia en el nuevo entorno y por ende un proceso de adaptación integral a la institucionalización.
Se logró posterior a la revisión comprobar la ausencia de estudios que reflejen la realización de un proceso de adaptación integral a la institucionalización en los HLE, por ello se propone la intervención del terapeuta físico como pilar para guiar el proceso desde una visión amplia que permita la interacción y aplicación de herramientas a nivel interdisciplinario y con ello favorecer la calidad de vida de esta población.
Referencias Bibliográficas
- Morales-Martínez F. El envejecimiento en Costa Rica: una perspectiva actual y futura. Acta Méd Costarric [Internet]. 2015 [citado el 23 de enero de 2020];57(2):74-79. Disponible en: https://www.scielo.sa.cr/pdf/amc/v57n2/art04v57n2.pdf
- Universidad de Costa Rica, Centro Centroamericano de Población. II Informe estado de situación de la persona adulta mayor en Costa Rica. San José: Universidad de Costa Rica; 2020. Disponible en: https://www.kerwa.ucr.ac.cr/bitstream/handle/10669/81562/DOCUMENTO%2011%20de%20agosto%202020.pdf?sequence=1&isAllowed=y
- Abreus JL, González VB, del Sol FJ. Abordaje de la capacidad física equilibrio en los adultos mayores. Rev Finlay [Internet]. 2016 [citado el 9 de junio de 2020];6(4):317-328. Disponible en: http://www.revfinlay.sld.cu/index.php/finlay/article/view/424/1539
- Boneti N, Gonçalves G, da Silva T, Halila FE, Barauce PC. Multisensory exercise programme improves cognition and functionality in institutionalized older adults: A randomized control trial. Physiother Res Int [Internet]. 2018 [citado el 9 de junio de 2020];23(2):e1708. doi: 10.1002/pri.1708.
- Gustavson AM, Falvey JR, Jankowski CM, Stevens-Lapsley JE. Public health impact of frailty: role of physical therapists. J Frailty Aging [Internet]. 2017 [citado el 9 de junio de 2020];6(1):2-5. doi: 10.14283/jfa.2017.1.
- Orozco C. Depresión y autoestima en adultos mayores institucionalizados y no institucionalizados en la ciudad de Lima. Persona [Internet]. 2015 [citado el 9 de junio de 2020];(18):91-104. Disponible en: https://www.redalyc.org/pdf/1471/1471434280pdf
- Guevara-Peña NL. Impactos de la institucionalización en la vejez. Análisis frente a los cambios demográficos actuales. Entramado [Internet]. 2016 [citado el 25 de enero de 2020];12(1):138-51. Disponible en: http://www.scielo.org.co/pdf/entra/v12n1/v12n1a10.pdf
- Quino-Ávila AC, Chacón-Serna MJ. Capacidad funcional relacionada con actividad física del adulto mayor en Tunja, Colombias. Horiz Sanitario [Internet]. 2018 [citado el 8 de septiembre de 2020];17(1):59-68. Disponible en: http://www.scielo.org.mx/pdf/hs/v17n1/2007-7459-hs-17-01-00059.pdf
- Luque-Reca O, Pulido-Martos M, López-Safra E, Augusto-Landa JM. The Importance of Emotional Intelligence and Cognitive Style in Institutionalized Older Adults’ Quality of Life. J Gen Psychol. [Internet]. 2018 [citado el 9 de junio de 2020];145(2):120-133. doi: 10.1080/00221309.2018.1437384.
- Domínguez-Guedea MT. Desafíos sociales del envejecimiento: Reflexión desde el derecho al desarrollo. Rev CES Psicol [Internet]. 2016 [citado el 9 de junio de 2020];9(1):150-64. Disponible en: https://revistas.ces.edu.co/index.php/psicologia/article/view/3301/2545
- Guzmán-Olea E, Pimentel-Pérez BM, Salas-Casas A, Armenta-Carrasco AI, Oliver-González LB, Agis-Juárez RA. Prevención a la dependencia física y al deterioro cognitivo mediante la implementación de un programa de rehabilitación temprana en adultos mayores institucionalizados. Acta Univ [Internet]. 2017 [citado el 7 de febrero de 2020];26(6):53-9. doi: 10.15174/au.2016.1056
- Imaginário C, Rocha M, Machado P, Antunes C, Martins T. Self-care profiles of the elderly institutionalized in Elderly Care Centres. Arch Gerontol Geriatr [Internet]. 2018 [citado el 16 de agosto de 2020];78:89-95. doi: 10.1016/j.archger.2018.05.012.
- Roberts CE, Phillips LH, Cooper CL, Gray S, Allan JL. Effect of Different Types of Physical Activity on Activities of Daily Living in Older Adults: Systematic Review and Meta-Analysis. J Aging Phys Act [Internet]. 2017;25(4):653-670. doi: 10.1123/japa.2016-0201.
- Baert V, Gorus E, Calleeuw K, De Backer W, Bautmans I. An administrator’s perspective on the organization of physical activity for older adults in long term care facilities. J Am Med Dir Assoc [Internet]. 2016 [citado el 11 de enero de 2021];17(1):75-84. doi: 1016/j.jamda.2015.08.011
- Arzamendia G. Institucionalización de las personas adultas mayores: su calidad de vida y vulneración de derechos humanos. Estud Parag [Internet]. 2017 [citado el 11 de enero de 2021];35(1):245-264. Disponible en:https://doi.org/10.47133/11
- Morris NJ, Declercq A, Hirdes JP, Finne-Soveri H, Fries BE, James ML, et al. Hearing the Voice of the Resident in Long-Term Care Facilities-An Internationally Based Approach to Assessing Quality of Life. J Am Med Dir Assoc [Internet]. 2018;19(3):207-215. doi: 10.1016/j.jamda.2017.08.010
- Poey JL, Hermer L, Cornelison L, Kaup ML, Drake P, Stone RI et al. Does Person-Centered Care Improve Resident’s Satisfaction with Nursing Home Quality? J Am Med Dir Assoc [Internet]. 2017 [citado el 11 de enero de 2021];18(11):974-979. doi: 10.1016/j.jamda.2017.06.007
- Smith R, Wood J, Jones F, Turner S, Hurley M. A qualitative study exploring therapists’ experiences of implementing a complex intervention promoting meaningful activity for residents in care homes. Clin Rehabil [Internet]. 2019;33(3):575-583. doi: 10.1177/0269215518815233.
- Hernández A, Manrique E, Manrique N, Medina A, Nogueira D. La gestión por procesos, una vía para mejorar la calidad de vida en un hogar de ancianos. Rev Medica Electrón [Internet]. 2018 [citado el 16 de mayo de 2021];40(2):258-269. Disponible en: http://scielo.sld.cu/pdf/rme/v40n2/rme030218.pdf
- Van Hoof J, Kazak JK, Perek-Bialas JM, Peek STM. The challenges of urban ageing: making cities age-friendly in Europe. Int J Environ Res Public Health [Internet]. 2018;15(11):2473. doi: 3390/ijerph15112473
- Murphy K, Cooney A, Casey D. Improving the quality of life for older people in long-term care settings. J Comp Eff Res [Internet]. 2014 [citado el 10 de septiembre de 2020];3(3):301-315. doi: 10.2217/cer.14.20.
- Preciado S. El adulto mayor, las casas de atención y la propuesta de un modelo de atención social: revisión de su aplicación y propuestas. Rev Rumbos TS [Internet]. 2014 [citado el 16 de mayo de 2021];(9):79-97. doi: 10.13140/RG.2.1.2760.1443.
- Lok N, Lok S, Canbaz M. The effect of physical activity on depressive symptoms and quality of life among elderly nursing home residents: Randomized controlled trial. Arch Gerontol Geriatr [Internet]. 2017 [citado el 27 de julio de 2020];70:92-8. doi: 10.1016/j.archger.2017.01.008.
- Lakke S, Foijer M, Dehner L, Krijnen W, Hobbelen H. The added value of therapist communication on the effect of physical therapy treatment in older adults; a systematic review and meta-analysis. Patient Educ Couns [Internet]. 2019 [citado 8 de septiembre de 2020];102(2):253-265. doi: 10.1016/j.pec.2018.09.020.
- Brett L, Noblet T, Jorgensen M, Georgiou A. The use of physiotherapy in nursing homes internationally: A systematic review. PLoS One [Internet]. 2019 [citado el 11 de enero de 2021];14(7):e0219488. doi: 1371/journal.pone.0219488
- Fedecostante M, Dell’Aquila G, Eusebi P, Volpato S, Zuliani G, Abete P, et al. Predictors of functional changes in italian nursing home residents: the U.L.I.S.S.E. study. J Am Med Dir Assoc [Internet]. 2016 [citado el 29 de enero de 2021];17(4):306-311. doi: 10.1016/j.jamda.2015.11.004.
- Viladrosa M, Casanova C, Ghiorghies AC, Jürschik P. El ejercicio físico y su efectividad sobre la condición física en personas mayores frágiles. Revisión sistemática de ensayos clínicos aleatorizados. Rev Esp Geriatr Gerontol [Internet]. 2017 [citado el 16 de agosto de 2020];52(6):332-341. Disponible en: https://www.elsevier.es/es-revista-revista-espanola-geriatria-gerontologia-124-pdf-S0211139X17301312
- Cavalcante MLSN, Borges CL, Moura AMFTM, Carvalho REFL. Indicators of health and safety among institutionalized older adults. Rev Esc Enferm USP [Internet]. 2016 [citado el 16 de agosto de 2020];50(4):602-609. doi: 1590/S0080-623420160000500009
- Espinosa-Cuervo G, López-Roldán VM, Escobar-Rodríguez DA, Conde-Embarcadero M, Trejo-León G, González-Carmona B. Programa para la rehabilitación funcional del adulto mayor. Mejorar la marcha, el equilibrio y la independencia. Rev Médica Inst Mex Seguro Soc [Internet]. 2013 [citado el 29 de enero de 2021];51(5):562-5 Disponible en: https://www.medigraphic.com/pdfs/imss/im-2013/im135l.pdf
- Baert V, Gorus E, Guldemont N, De Coster S, Bautmans I. Physiotherapists’ perceived motivators and barriers for organizing physical activity for older long-term care facility residents. J Am Med Dir Assoc [Internet]. 2015 [citado el 26 de enero de 2021];16(5):371-379. doi: 10.1016/j.jamda.2014.12.010.
- Landinez NS, Contreras K, Castro A. Proceso de envejecimiento, ejercicio y fisioterapia. Rev Cub Salud Publica [Internet]. 2012 [citado el 9 de agosto de 2020];38(4):562-580. Disponible en: http://scielo.sld.cu/pdf/rcsp/v38n4/spu08412.pdf
- De Souto P, Morley JE, Chodzko-Zajko W, Pitkala KH, Weening-Djiksterhuis E, Rodriguez-Mañas L et al. Recommendations on physical activity and exercise for older adults living in long-term care facilities: A Taskforce Report. J Am Med Dir Assoc [Internet]. 2016 [citado el 26 de enero de 2021];17(5):381-392. doi: 10.1016/j.jamda.2016.01.021.
- De Rosso R, Rodrigues A, Aita E, Ferreira ALF, Francielle V. Perception of the older adults regarding the practice of physical activity and healthy eating. Rev Univ Ind Santander Salud [Internet]. 2015 [citado el 16 de agosto de 2020];47(2):115-124. Disponible en: http://www.scielo.org.co/pdf/suis/v47n2/v47n2a03.pdf
- Palese A, Menegazzi G, Tullio A, Zigotti M, Hayter M, Watson R. Functional decline in residents living in nursing homes: A systematic review of the literature. J Am Med Dir Assoc [Internet]. 2016 [citado el 29 de enero de 2021];17(8):694-705. doi: 10.1016/j.jamda.2016.04.002.
- Meléndez JC, Navarro-Pardo E, Sales A, Mayordomo T. Efecto moderador de la institucionalización en las actividades de la vida diaria y bienestar en el envejecimiento. Rev Bras Geriatr Gerontol [Internet]. 2012 [citado el 16 de agosto de 2020];15(4):671-680. Disponible en: https://www.scielo.br/j/rbgg/a/fpYbDRSYkvb9DkQybqHcyKp/abstract/?lang=es
- Laffon C, Morley JE, Levy C, Agenes F, Barbagallo M, Cesari M, et al. Prevention of functional decline by reframing the role of nursing homes. J Am Med Dir Assoc [Internet]. 2017 [citado 29 de enero de 2021];18(2):105-110. doi: 10.1016/j.jamda.2016.11.019.
- Castro-Monteiro E, Alhayek-Aí M, Diaz-Redondo A, Ayala A, Rodriguez-Blazquez C, Rojo-Perez F et al. Quality of life of institutionalized older adults by dementia severity. Int Psychogeriatr [Internet]. 2016;28(1):83-92. doi: 10.1017/S1041610215000757.
- Siverová J, Bužgová R. The effect of reminiscence therapy on quality of life, attitudes to ageing, and depressive symptoms in institutionalized elderly adults with cognitive impairment: A quasi-experimental study. Int J Ment Health Nurs [Internet]. 2018 [citado el 27 de julio de 2020];27(5):1430-1439. doi: 10.1111/inm.12442.
- Sullivan GJ, Williams C. Older adult transitions into long-term care: A meta-synthesis. J Gerontol Nurs [Internet]. 2017;43(3):41-49. doi: 10.3928/00989134-20161109-07.