Terapia Snoezelen en un niño con autismo, epilepsia y Tourette: reporte de caso Padilla-Peña R. y cols. ISSN 2215-5562. Rev. Ter. Julio-diciembre del 2023; Vol. 17 N°2: 44-60.
REPORTE DE CASO CLINICO
Efectos de la Terapia Snoezelen en un niño con autismo, epilepsia y Tourette: reporte de caso
Effects of Snoezelen Therapy in a child with autism, epilepsy and Tourette: a case study
Título corto: Terapia Snoezelen en un niño con autismo, epilepsia y Tourette: reporte de caso
Autores: Rebeca Padilla-Peña1, Katia Pinto-Castro2, Ana Castro-Campos 3, María José Cid-Rodríguez4, 5
Filiación: 1 Fisioterapeuta independiente, Madrid, España. 2 Educadora en Prescolar, San José, Costa Rica. 3 Equinoterapueta independiente, Heredia, Costa Rica. 4 Universidad Rovira i Virgili, Tarragona-Cataluña, España. 5 Asociación Española de Estimulación Sensorial y Snoezelen ISNA-España (miembro de International Snoezelen Association- ISNA), Madrid, España.
Correspondencia: Rebeca Padilla-Peña, correo electrónico: rebecapp.so@gmail.com
Forma de citar: Padilla-Peña R, Pinto-Castro K, Castro-Campos A, Cid-Rodríguez MJ. Terapia Snoezelen en un niño con autismo, epilepsia y Tourette: reporte de caso. Rev Ter [Internet]. 2023; 17(2): 44-60.
Fuentes de Financiamiento: ninguno.
Rev. Ter. Julio-Diciembre del 2023; Vol. 17 N°2
Conflicto de interés: ninguno.
Fecha de envío: 20 de junio del 2023.
Fecha de aceptación: 3 de julio del 2023.
Abreviaturas: CCSS, Caja Costarricense de Seguro Social; Cm, Centímetros; DSM, Diagnostic and Statistical Manual of Mental Disorders; G, Gramos; HNN, Hospital Nacional de Niños; Hz, Hertz; Mg, Miligramos; Ml, Mililitros; mmHg, Milímetros de Mercurio; MMSS, Miembros superiores; MMII, Miembros inferiores; PA, Presión Arterial; SGT, Síndrome Gilles de la Tourette; TEA, Trastorno del Espectro Autista; TEA2, Trastorno del Espectro Autista Tipo 2; TEMS, Estimulación Multisensorial de Snoezelen.
Resumen
Se realizó un estudio con un niño de 6 años diagnosticado con Trastorno del Espectro Autista grado 2, epilepsia y Tourette, para valorar los efectos de la aplicación de la Terapia Snoezelen en relación con los niveles de estrés e hipersensibilidad sensorial medidos en cantidad de crisis convulsivas, tics y medición de la presión arterial. En Costa Rica existen estudios relacionados con este tratamiento desde una perspectiva médica, farmacológica o de terapia ocupacional, pero no así desde Snoezelen. Los principales síntomas de acuerdo con la historia clínica eran parestesias en sus extremidades, convulsiones asociadas a la sobre estimulación sensorial y el estrés, crisis de Tourette, hipersensibilidad auditiva y táctil, tremor nocturno y regresiones del lenguaje. Los principales hallazgos encontrados en la valoración sensorial fueron que los ruidos, olores fuertes, texturas pegajosas, alimentos pastosos, oscuridad y el contacto con las personas son estímulos que le desagradan y, como hipótesis, podrían detonar crisis. Se elaboró un plan de intervención para dos sesiones en sala Snoezelen y en su entorno natural, dentro del cual se midieron la cantidad de convulsiones, tics y presión arterial, 5 días antes y después de la primera sesión, y un día previo y posterior la segunda. Se detectó que las crisis convulsivas y tics disminuyeron, su presión arterial también, así mismo el paciente presentó comportamientos más sociables. Las principales lecciones aprendidas fueron que el trabajo multidisciplinario involucrado en la aplicación de tratamientos Snoezelen en sala y 24/7 son de beneficio como terapia alternativa para este caso y puede serlo para casos similares.
Palabras clave: autismo, Snoezelen, terapia de estimulación multisensorial, Síndrome Gilles de la Tourette, epilepsia.
Abstract
A study was conducted with a 6-years-old child diagnosed with Autism Spectrum Disorder level 2, epilepsy, and Tourette's to assess the effects of Snoezelen Therapy on stress levels and sensory hypersensitivity measured in terms of seizure episodes, tics, and blood pressure. In Costa Rica, there have been studies related to this treatment from a medical, pharmacological, or occupational therapy perspective, but not specifically focusing on Snoezelen. According to the medical history, the main symptoms included paresthesias in the limbs, seizures associated with sensory overload and stress, Tourette's episodes, auditory and tactile hypersensitivity, nocturnal tremors, and language regressions. The main sensory assessment findings revealed that loud noises, strong odors, sticky textures, mushy foods, darkness, and contact with people were stimulations that the child found unpleasant, and as a hypothesis they could trigger crises. An intervention plan was developed for two sessions in a Snoezelen room and in the child's natural environment. The number of seizures, tics, and blood pressure were measured five days before and after the first session, as well as one day before and after the second session. It was observed that both seizure episodes and tics decreased, blood pressure decreased, and the patient exhibited behaviors that are more sociable. The main lessons learned were that the multidisciplinary approach involved in applying Snoezelen treatments in a dedicated room and 24/7 care can be beneficial as an alternative therapy for this case and potentially for similar cases.
Key Words: autism, Snoezelen, multisensory stimulation therapy, Gilles Tourette syndrome, epilepsy.
Introducción
La Terapia de Estimulación Multisensorial de Snoezelen (TEMS) además de brindar estimulación, relajación, calma, tonificación, entre otros beneficios, tiene como objetivo primordial mejorar la calidad de vida de los usuarios, a través del empleo de diferentes estímulos sensoriales como la proyección de sonidos, luces, texturas, olores, movimientos y vibración1.
La TEMS es una intervención integral que proporciona una sensación de relajación, y regulación. Ofrece a las personas los inputs sensoriales necesarios para contribuir a su equilibrio y bienestar, ya sea activando o relajando al usuario. El objetivo siempre será generar el máximo bienestar en las personas, a través de los diferentes estímulos sensoriales del ambiente, como la luz, el sonido, los olores, gustos y experiencias táctiles y vestibulares1,2.
Actualmente la TEMS se practica en otros países, teniendo un auge alto en el norte de Europa, no así en Costa Rica. Actualmente en países como Holanda y España se ha extendido a hospitales, centro de residencias y centros diurnos para personas con discapacidad, clínicas del dolor, escuelas y hasta empresas, esto debido a sus grandes beneficios en el estado emocional de las personas2,3. Algunas investigaciones demuestran que este tipo de terapia ayuda a disminuir conductas estereotipadas, aumenta la comunicación positiva, y reduce comportamientos disruptivos en personas con trastorno del espectro autista (TEA), por ejemplo4.
El autismo es un conjunto de alteraciones que afectan al neurodesarrollo infantil, lo que puede generar problemas en su interacción con el mundo, debido a que incide en la manera en la que una persona lo percibe, afectando así su interacción social y comunicación4,5. Además de esto, puede comprender patrones de conducta restrictivos y repetitivos. Un aspecto para tomar en cuenta es que el autismo tiene una amplia gama de sintomatologías y gravedad, por lo que cada caso es único6.
Una de las complicaciones más claras en las personas con TEA es la dificultad en el procesamiento sensorial, perciben las sensaciones del entorno en la mayoría de los casos de forma afectada, presentan hipersensibilidad y/o hiposensibilidad, dependiendo del caso y de los estímulos. Este hecho implica dificultades en el estado de la persona, en su conexión con los otros y también con el entorno que le rodea4-7.
Es importante destacar que el autismo viene acompañado de otros trastornos del desarrollo siendo la epilepsia uno de los más significativos, ya que la tasa de epilepsia en el autismo es mayor. Estudios describen que entre el 40 y el 47% de los niños con autismo sufren epilepsia clínica6,8. La epilepsia se caracteriza por una afectación en el sistema nervioso central y su manifestación clínica son las convulsiones, por ejemplo, espasmos infantiles, crisis atónicas, crisis mioclónicas, ausencias atípicas y crisis tónico-clónicas generalizadas6.
Generalmente las personas con autismo pueden presentar un grado de agitación conductual para expresar sus estados emocionales4. La TEMS está especialmente indicada para ofrecer a las personas con TEA la posibilidad de regular la percepción y el procesamiento sensorial del entorno de forma que no le generen tanto malestar y vulnerabilidad4. Ayuda a encontrar sus sentidos buscando generar el máximo bienestar posible en ellos, favoreciendo así la relajación, liberando su cuerpo y mente del estrés2. Este hecho contribuye a que en muchas ocasiones los niños con autismo presenten conductas defensivas, entendidas como respuestas conductuales que le ayudan a “defenderse” de un entorno, de una situación o de una interacción social que le resulta desajustada a su capacidad sensorial4,5.
Así mismo, en un estudio de diseño de entornos multisensoriales, se determinó que estos influyeron positivamente en una persona con el Síndrome Gilles de la Tourette (SGT), lo que sugiere que existe potencial para investigar el valor terapéutico en relación con la reducción del estrés y la mejora del estado de ánimo, así pues, la TEMS podría ayudar a las personas con SGT a través de la generación de conciencia del tic, su identificación, y con ello se podría disminuir la conducta del mismo9 .
El SGT es un trastorno neurológico conductual crónico que se puede detectar desde los cuatro años hasta la vida adulta; su característica principal es la emisión de múltiples tics motores y fónicos de distinto tipo10. Para que una persona sea diagnosticada con SGT debe presentar dos tics motores diferentes y un tic vocal por un periodo mínimo de un año, los cuales varían en su complejidad e intensidad.
El estado de ansiedad o estrés podría provocar en la persona una crisis, producto de cambios en los niveles de dopamina siendo difícil de controlar ya que son impulsos involuntarios11. A menudo empeoran cuando la persona está excitada o padece de ansiedad y se atenúan durante la realización de actividades calmadas o que requieren de concentración. Un aspecto importante es que el SGT puede estar asociado a otros trastornos como el trastorno obsesivo compulsivo, trastorno de déficit de atención e hiperactividad, entre otros10.
La relevancia de la TEMS radica en el aplicar diferentes técnicas de estimulación y/o relajación que potencien las entradas sensoriales del cuerpo para aumentar un nivel máximo de relajación, y en general, de equilibrio conductual y emocional2. De esta manera, se trata de mejorar las conductas adaptativas, se disminuye la ansiedad, el estrés y se ayuda potenciar una interacción positiva con el entorno, todo esto sin la aplicación de tratamientos invasivos como los fármacos, y sin sus efectos secundarios2. Así mismo, este tipo de terapia se puede aplicar en diferentes ambientes, tanto en una sala de estimulación totalmente equipada, en el hogar o en entornos de vida de los niños2.
En el caso de estudio, dado a la hipersensibilidad sensorial característica del TEA y el estrés que el ambiente le genera a los niños que lo padecen, se puede analizar la TEMS como un posible medio terapéutico, midiendo los niveles de estrés y percepción sensorial contando la cantidad de crisis convulsivas, tics de SGT y la medición de la presión arterial (PA) antes, durante y después de su exposición a la TEMS y su interacción con las terapeutas.
Por todo lo anterior, el objetivo de este reporte de caso es exponer la aplicación de TEMS a un niño con TEA 2, epilepsia y SGT para valorar sus efectos en diferentes parámetros clínicos y emocionales propios de sus patologías. Actualmente en Costa Rica, existen estudios y modalidades de tratamiento para este tipo de condiciones desde una perspectiva médica, farmacológica o tratamientos abordados desde la Terapia Ocupacional, pero no así desde la estimulación multisensorial de Snoezelen.
Reporte de Caso
El estudio se realizó con un paciente masculino de 6 años, costarricense, residente de la provincia de Heredia, escolarizado en la Escuela Santa Elena, quien cursa el primer grado de primaria. El consentimiento informado fue otorgado por la madre. Cuenta con diagnóstico de epilepsia tipo ryr3 (defecto en los canales de rianodina), TEA tipo 2 y SGT, emitido por los médicos especialistas en neurología y psiquiatría de la Caja Costarricense de Seguro Social (CCSS). Con respecto a la severidad del TEA, el DSM (Diagnostic and Statistical Manual of Mental Disorders) establece una graduación de la gravedad de los síntomas, siendo el grado 1 si “necesita ayuda”, grado 2 si “necesita ayuda notable” y el grado 3 si “necesita ayuda muy notable”)12.
Como antecedentes familiares tenemos madre y padre de 27 de años de edad, conocidos como sanos. La abuela paterna operada de un tumor cerebral, abuelos maternos ambos hipertensos y diabéticos. Dentro de sus antecedentes perinatales destaca una madre primeriza, sin abortos previos, la cual requirió internamiento en dos ocasiones por hipertensión arterial inducida por el embarazo. En el primer trimestre del embarazo presentó sangrado vaginal y riesgo de aborto, a partir del quinto mes se le detectó cándida y adenopatías abscedadas tratadas con amoxicilina, penicilina y doxiciclina (después del nacimiento del niño se confirmó que las adenopatías fueron producto de la presencia de la bacteria Staphylococcus aureus, tanto en la madre como el menor). Nace en un hospital clase A del área metropolitana, parto inducido por labor estacionada a las 38 semanas, peso 3005g, talla 45cm, circunferencia cefálica 34cm, APGAR 9-9 (de carácter dudoso), no requirió reanimación neonatal, no presentó sufrimiento fetal agudo.
En cuanto a su entorno psicosocial, el niño vive únicamente con la madre y su vínculo cercano son los abuelos maternos y la pareja de la madre. Inició curso lectivo en la escuela pública del año en curso, correspondiente a primer grado. Recibe servicio de educación especial, adecuación significativa, terapia de lenguaje y asesoramiento fisioterapéutico esporádico dentro de la institución. La madre permanece a un kilómetro de la institución ya que debe estar cerca para dar soporte en caso de episodios epilépticos. En casa, por parte de la madre, recibe yoga y mindfulness infantil, disciplina positiva, apoyo de neurodesarrollo y grafomotricidad infantil. El niño utiliza audífonos aislantes de sonido y peluche de apego.
Al concentrarse en los antecedentes personales patológicos del niño, tenemos que durante la primera semana de nacido presentó problemas de salud no especificados e identificados en sala de urgencias del Hospital Nacional de Niños (HNN). A los 18 días de vida inició con convulsiones neonatales tratadas con fenobarbital, y se trasladó a la Unidad de cuidados intensivos neonatales. Durante su internamiento se le realizaron dos ultrasonidos de cerebro que reportaron cambios hipóxico-isquémicos y un quiste sub ependimario izquierdo de 3x3x4mm, un tercer ultrasonido se reportó normal para la edad, así como el electroencefalograma. Positivo en internamiento por Staphylococcus aureus, se trató con vancomicina y egresó con tratamiento con fenobarbital 25mg/día. Presentó alergia a la vancomicina.
Hoy en día, con 6 años y 5 meses, pesa 20 kilos y mide 109 cm catalogándose como eutrófico, vacunas al día según esquema CCSS. El tratamiento actual consiste en lamotrigina, 3 pastillas de 25 g en la mañana y 1 pastilla de 100g en la noche para su epilepsia, y risperidona 0,25ml en la mañana y 0,75 ml por la noche para el SGT y estereotipias del TEA; además melatonina 10 gotas en la noche para conciliar el sueño, toma un electrolito diario de 625ml para hidratarse y utiliza ungüento llamado Deep Blue tópico para los calambres. Está en seguimiento médico en el HNN por las especialidades de neurología, neurodesarrollo infantil, psiquiatría y en la clínica de adscripción local lleva control en pediatría, de igual manera, visita regularmente a un médico privado especialista en pediatría y genética.
Actualmente presenta adormecimiento y hormigueo en miembros superiores (MMSS) e inferiores (MMII) varias veces al día, convulsiones asociadas a sobre estimulación sensorial y estrés detonando en episodios epilépticos y crisis de tics del SGT. Así mismo, presenta hipersensibilidad especialmente a estímulos auditivos y táctiles. Además de cambios constantes a nivel del gusto especialmente después de crisis convulsivas. En su valoración del neurodesarrollo presentó regresiones en el área motora, lenguaje y memoria asociada a consecuencia de los episodios epilépticos. También asocia tremor nocturno y sonambulismo asociado a la actividad diaria.
Evaluación del paciente
Se considera la TEMS como posible medio terapéutico para analizar su repercusión en los niveles de estrés e integración sensorial del paciente, medido en la cantidad de crisis convulsivas y tics, así como la medición de la presión arterial después de su exposición a la TEMS y su interacción con las terapeutas.
El paciente fue valorado sensorial y físicamente con las siguientes herramientas:
⁻ Entrevistas Iniciales e historia clínica para conocer los antecedentes e historia de vida del paciente.
⁻ Valoración y Perfil Sensorial2.
⁻ Se aplicaron los cuestionarios de Pagliano13 para elaborar el perfil sensorial, con el objetivo de detectar anomalías, gustos y preferencias en relación con la percepción de los sentidos a través de la estimulación con diferentes medios: evaluación de bienestar (para determinar el estado de la persona respecto a su condición física y mental sobre lo que proporciona placer y tranquilidad) y Exterocepción de los quimio sentidos, visión, auditivo y somático (para evaluar las cualidades, preferencias, desagrados de la persona causados por un medio externo).
⁻ Medición de la presión arterial inmediata antes y después de cada sesión, días previos y posteriores al tratamiento, en la mañana y en la noche.
⁻ Medición de la cantidad de convulsiones y tics previo y posterior a la terapia, por medio del método observacional, por parte de la madre.
Durante las evaluaciones sensoriales, se pudo determinar que entre los gustos e intereses se encontraban: jugar y ver televisión, el dibujo animado de Pokemon, tocar la guitarra, jugar con la mascota, hacer repostería, pintar y dibujar, ver libros con ilustraciones, jugar con dinosaurios, jugar y ordenar los juguetes en fila, los difusores ambientales, texturas de peluche; le gustaba comer arroz con huevo duro y kiwi.
Presentó disgusto ante diferentes estímulos sensoriales, dentro de los cuales se encuentran, a nivel auditivo: ruidos fuertes (gritos, música alta, sonido ambiental alto, carros, instrumentos de cocina, entre otros); en cuanto a experiencias táctiles: texturas pegajosas (plasticina, goma, arena, jabón líquido, espuma de afeitar, etiquetas de ropa y similares); elementos como el agua y comida caliente; estímulos olfativos: olores fuertes (perfumes, gasolina, pescado, carnes); elementos gustativos: alimentos (crujiente, pastosa como el puré de papa, carne y verduras); en la valoración propioceptiva no le gusta el contacto físico con las personas; por último en el área visual: le desagrada la oscuridad y la luz estroboscópica.
Al aplicar la entrevista con la madre, se pudo apreciar ciertos aspectos importantes a nivel psicosocial, el más importante puede ser la no interacción por voluntad propia con personas ajenas a su núcleo (madre, abuelos maternos y pareja de la madre). Durante la evaluación clínica aparte de conocer todos los antecedentes y medicación del paciente, se observó que presenta niveles elevados en la presión arterial, dato importante que no estaba documentado en el expediente clínico, dado a que el paciente se resistía en las tomas de presión durante sus visitas al médico, por lo que esto se considera como hallazgo importante y nuevo.
Plan de Intervención
Se elaboró un plan de intervención para tres sesiones de TEMS (dos en la sala Snoezelen y una en su entorno natural Snoezelen 24/7), con el objetivo de modular los niveles de estrés causados por su condición, estimulando los sentidos, para mejorar su calidad de vida y su relación con el entorno que lo rodea. Ha sido muy importante el ofrecer al niño vivencias sensoriales adecuadas, adaptadas a sus capacidades y a su perfil sensorial.
Es imprescindible brindar seguridad al niño, ofrecerle vivencias sensoriales amplias, variadas, que desarrollen también neurológicamente su capacidad de percepción y procesamiento sensorial. Este factor es fundamental para generar de forma preventiva que el niño en su etapa vital posterior, y en la vida adulta, logre un estado de mayor aperturas y conexión con el entorno.
El plan de Intervención se puede apreciar en las tablas 1 y 2. El planeamiento fue elaborado por tres profesionales: una en educación prescolar, una en terapia física y una equino-terapeuta; mismas que aplicaron la intervención en el contexto de la Especialización en TEMS de la Universidad Santa Paula, Costa Rica. Como parte fundamental para el buen desarrollo de las terapias se utilizó la herramienta de anticipación por medio de pictogramas para explicar cada actividad con el fin de reducir los niveles de ansiedad del paciente.
Durante del tratamiento se plantearon cambios entre sesión y sesión, según lo que ya se tenía planificado, dentro de los cuales se encuentran: en la segunda sesión, en la estación de burbujas, se trabajó más un estímulo visual que táctil, en la estación de fibra óptica se trabajó más la estimulación táctil. Se tomó en cuenta la concentración sobre un solo estímulo, por lo cual se decidió utilizar la luz negra como herramienta de enfoque en objetos del entorno, generando así que el paciente dirigiera toda su atención al ejercicio planeado.
Tabla 1. Plan de Intervención en el entorno natural, Snoezelen 24/7
|
Intervención en el entorno natural, Snoezelen 24/7 |
|
|
Objetivo |
Metodología |
|
Modular los niveles de estrés durante su estadía en la institución con diferentes actividades y ejercicios. |
Nivel Institucional: realizar un proceso de anticipación, espacios de despeje por cada hora de clase, ingreso a la institución de 15 a 20 minutos después del ingreso de los demás estudiantes, presión en brazos y piernas para liberar tensión, mordedor de grado terapéutico para bajar los niveles de estrés y bolitas con texturas que le ayudan a la modulación sensorial y educación a los estudiantes sobre las condiciones del niño y protocolo de atención y emergencia para su atención adecuada dentro del sistema educativo. |
|
Potenciar el bienestar emocional a partir de estimulación multisensorial aplicando diferentes técnicas y ejercicios de relajación dentro del hogar. |
|
Fuente: elaboración propia, 2023.
Tabla 2. Plan de Intervención en la Sala Snoezelen
Fuente: elaboración propia, 2023.
Con respecto a la estimulación auditiva, se trabajó con la identificación de voces del entorno familiar con el fin de trabajar la tolerancia a ciertos sonidos. La participación del paciente en la segunda sesión del paciente fue más activa y relajada y él solicitó que no se le pusiera música de fondo.
La terapia se planificó para dos sesiones en la sala Snoezelen y una sesión como apoyo en las actividades de la vida diaria, por lo que se le recomendó a la madre del paciente aplicar Snoezelen 24/7 mediante la proyección de auroras boreales, con música 432 Hertz (Hz), uso del aroma de lavanda en la almohada para reducir los niveles de estrés y poder conciliar el sueño.
En las mañanas y noches se recomendó realizar ejercicios de respiración (mindfulness para niños), utilizar un balón terapéutico para mejorar el equilibrio y la fuerza y activar los reflejos de protección anterior, posterior y laterales. A nivel escolar se aconsejó utilizar las siguientes medidas para modular su ansiedad y el estrés: retirar al niño del salón cada hora por cinco minutos, utilizar un mordedor terapéutico para TEA, uso de texturas duras (sacos) y la aplicación de presión en los MMSS y MMII cuando el paciente sienta ansiedad en las clases, éste último se aplica también en la casa.
Variables de evaluación de la intervención
El paciente fue evaluado mediante la medición de la presión arterial, la cantidad de convulsiones y tics de SGT por medio de la observación diaria por parte de la madre, y la aplicación de una entrevista a personas cercanas a su entorno, con la finalidad de recopilar datos relevantes en cuanto a la efectividad de la TEMS y cambios en su rutina diaria en las últimas semanas post terapia con el fin de mejorar su calidad de vida.
La medición de la presión arterial se hizo con el fin de entender los cambios fisiológicos que puede producir la terapia sobre el paciente. Se tomó la presión 5 días antes y posterior a la primera sesión, así como un día antes y posterior a la segunda sesión durante la mañana y la noche, así mismo se midió la PA inmediatamente antes y después de cada sesión. La medición de la PA se realizó con un medidor digital de muñeca, ya que el paciente no toleraba el esfigmomanómetro de brazo.
Se midieron la cantidad de convulsiones y tics de SGT del paciente mediante un control de observación por parte la madre cinco días previos a la primera sesión y posterior a la misma, y un día previo y posterior a la segunda sesión. A nivel social, se aplicaron entrevistas y el método de observación pre y post terapia dirigidas al núcleo familiar, y los docentes escolares.
Resultados
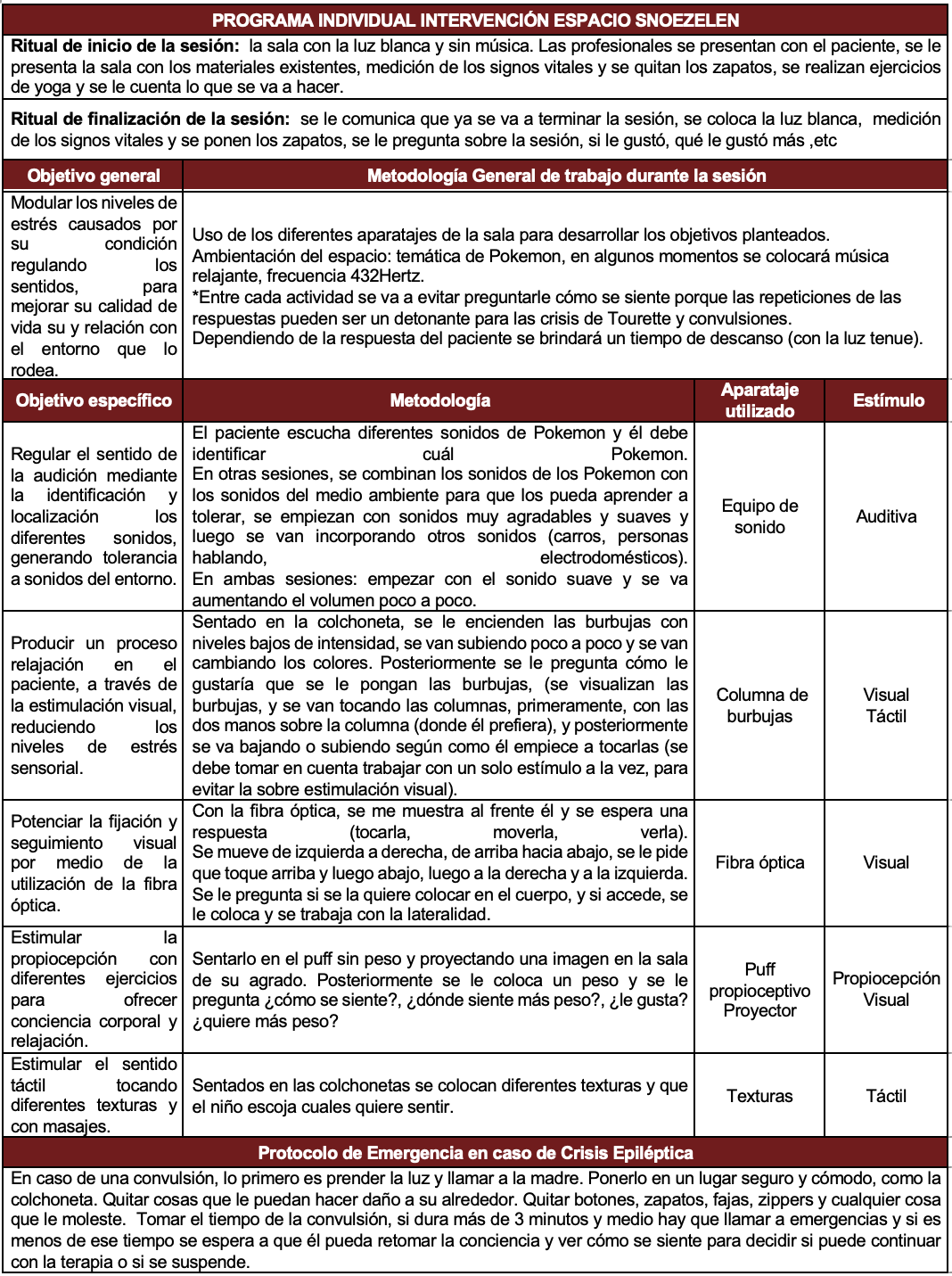
Se le midió la presión arterial al usuario 5 días antes y después de la primera sesión Snoezelen. Adicionalmente, el día de la terapia se le tomó la presión arterial antes y después de realizar la sesión. Durante la medición se pudo observar que los primeros 5 días antes de la sesión la presión sistólica y diastólica eran levemente más altas que la de los 5 días posteriores a la sesión. La figura 1 muestra la cifra de presión más alta registrada previo a la terapia y posterior a la terapia, tanto en la mañana como durante la noche.
Durante las mañanas, la cifra más alta registrada dentro de los 5 días previos a la terapia fue de 147/91 mmHg (correspondiente al día cuatro) mientras que la presión más alta registrada posterior a la primera sesión fue de 140/90 mmHg (correspondiente al día cuatro) (Figura 1). En las noches también se puede visualizar un descenso mínimo de la presión arterial, pero con una diferencia más significativa que en las mañanas. La presión más alta registrada fue de 149/90mmHg (correspondiente al día cuatro) previo a la primera sesión y 135/85 mmHg post TEMS (correspondiente al día uno) (Figura 1).
Figura 1. Cambios en la presión arterial máxima registrada dentro de los 5 días pre y post TEMS en la mañana y noche
Fuente: elaboración propia, 2023.
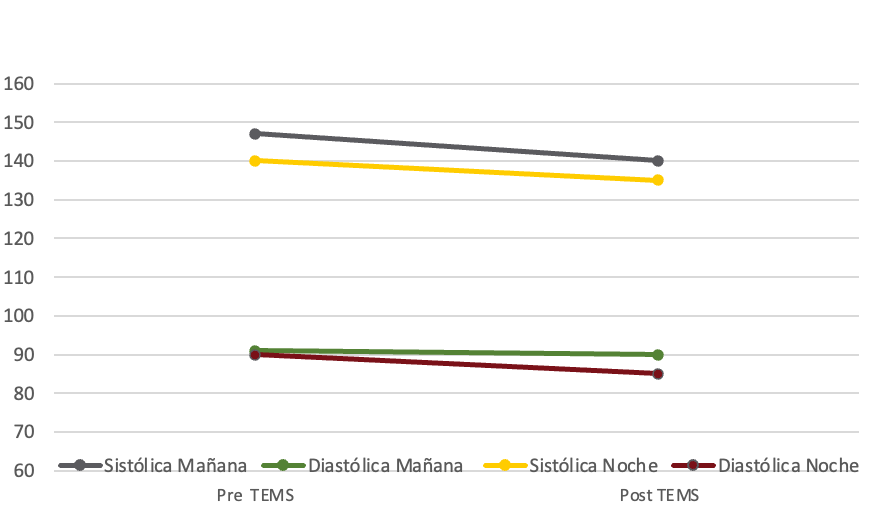
Adicionalmente, la presión arterial fue tomada inmediatamente pre y post sesión de terapia, donde se visualizó un descenso de esta, la cual pasó de 145/90 mmHg a 129/90 mmhg en la primera sesión y en la segunda sesión pasó de 150/90 mmHg a 145/90mmhHg (Figura 2). En la Figura 3 se pueden visualizar los resultados de la medición de la presión arterial desde 5 días previos y posterior a la primera sesión y cinco días previos y un día después a la segunda sesión. Un aspecto destacable fue que los días que se aplicó TEMS se observa la mayor disminución de PA sistólica descendido de manera significativa con respecto a los días que no recibió la terapia, tanto en la mañana como en la noche.
Figura 2. Cambios de presión arterial sistólica inmediatamente antes y después de la terapia en sala Snoezelen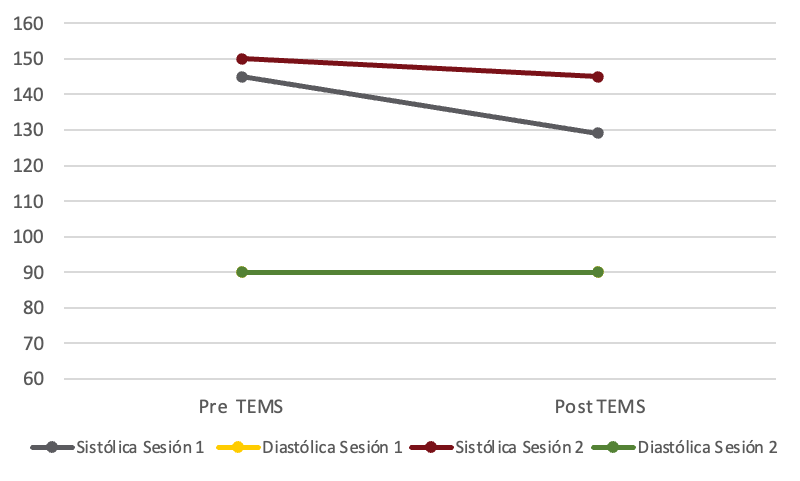
Fuente: elaboración propia, 2023.
Nota: la presión diastólica de la sesión 1 es igual a la de la sesión 2, por lo que en la figura únicamente es posible apreciar una de las dos, ya que, al ser los mismos valores, una va a estar superpuesta a la otra.
Con respecto a la cantidad de convulsiones se midieron cinco días previo y posterior a la primera sesión y un día previo y posterior a la segunda sesión, las mismas se categorizaron en ausencias, focales y tónico clónicas. En los 5 días previos a la terapia el paciente presentó 32 ausencias, 1 crisis focal y 3 tónico clónicas; mientras que los 5 días posteriores a la primera intervención presentó 23 ausencias, 9 focales y 1 tónico clónica. Se puede percibir una baja en la cantidad de convulsiones tipo ausencias y tónico clónicas mientras que un incremento en las convulsiones focales (Figura 4).
Figura 3. Cambios en la presión arterial Pre y Post Terapia durante la mañana y la noche entre los 5 días previos a la primera sesión y el día posterior a la sesión dos
Fuente: elaboración propia, 2023.
Nota: las fechas en cuadro rojo corresponden a los días de sesión TEMS en sala Snoezelen.
Figura 4. Cantidad de crisis convulsivas según su tipo pre y post TEMS, primera sesión
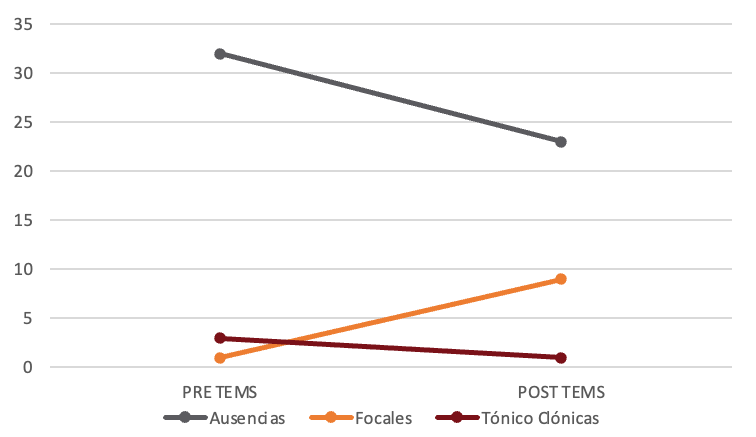
Fuente: elaboración propia, 2023.
Con respecto a la segunda sesión el día previo a esta, el paciente presentó convulsiones de la siguiente manera: 7 ausencias, 2 focales y no presentó tónico clónicas, mientras que un día posterior a la segunda sesión presentó 4 ausencias (bajó), 1 focal (bajó) y tampoco presentó convulsiones tónico-clónicas (Figura 5).
Figura 5. Cantidad de Convulsiones pre y post TEMS, segunda sesión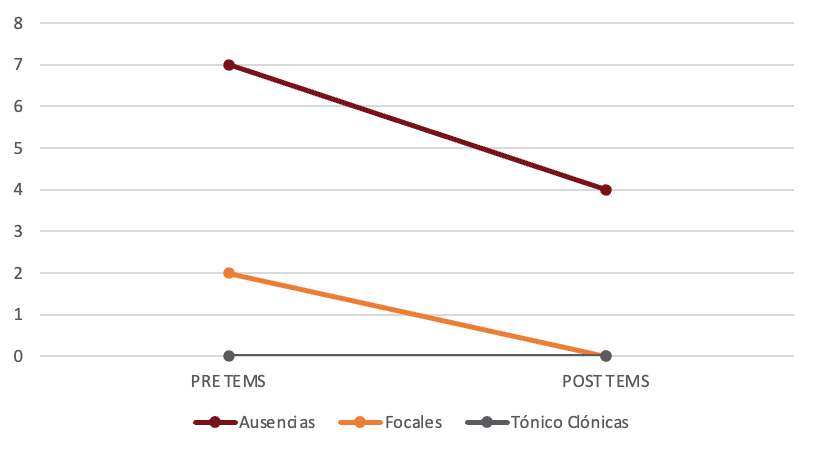
Fuente: elaboración propia, 2023.
Por último, se midió la cantidad de TICS cinco días previo y posterior a la primera sesión y un día previo y posterior a la segunda sesión (Figura 6). En los 5 días previos a la terapia el paciente presentó 115, mientras que los 5 días posterior a la primera intervención presentó 86 tics. Se puede percibir una disminución en la cantidad de tics. Con respecto a la segunda sesión el día previo a la sesión el paciente presentó 30 tics y el día posterior 10 tics.
Figura 6. Cantidad de TICS pre y post TEMS, primera y segunda sesión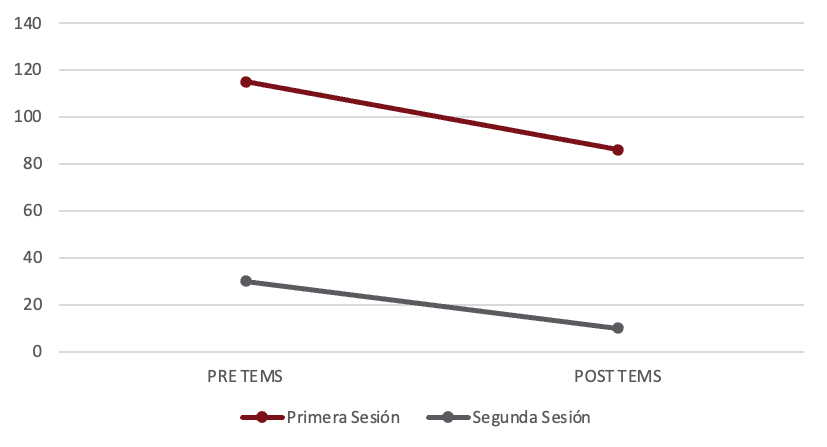
Fuente: elaboración propia, 2023.
Con respecto a los efectos en el ámbito psicosocial, se entrevistaron cuatro personas que forman parte de la red de apoyo del paciente en su vida cotidiana, con la finalidad de recopilar datos relevantes en cuanto a la efectividad de la TEMS y cambios en su rutina diaria en las últimas semanas post terapia con el fin de mejorar su calidad de vida.
Se alcanzaron hitos que reflejan el trabajo en sala y la continuidad que recibe el usuario en casa con el protocolo de Snoezelen 24/7. Se denota un comportamiento más social del niño con respecto a sus compañeros de clase y su entorno familiar, comparte más con sus compañeros de clase y con la familia es más participe de los juegos, por ejemplo, un día después de la primera terapia jugó por primera vez fútbol con un grupo de niños.
Asimismo, se expresó que el infante presenta una mayor tolerancia a ciertos sonidos y ruidos específicos que anteriormente eran muy molestos, cómo por ejemplo a nivel institucional el ruido producido durante los recreos y el timbre; a nivel cotidiano el sonido de camiones. Por otro lado, la comunicación en el infante ha cambiado, ahora se expresa de mejor manera, y pronuncia mejor las palabras, presenta más atención y está pendiente lo que otros dicen, su vergüenza al expresarse es menor, y ahora saluda, éste último aspecto es importante porque previo a la terapia no lo realizaba.
Es destacable mencionar que de Snoezelen 24/7 ha mejorado algunas rutinas en sus actividades de la vida diaria y su calidad de vida, una de ella, es la experiencia previa a la hora de dormir, se denotó que el paciente se relaja y logra conciliar el sueño de manera más rápida, después de hacer respiraciones y la colocación de lámparas con la aurora boreal. Su nivel de dependencia ha cambiado, ahora puede subir y bajar gradas sin miedo, y solo.
Discusión
El fin de esta investigación fue explorar los efectos de la aplicación de la TEMS en la sala de Snoezelen y el entorno de la vida cotidiana denominado Snoezelen 24/7. El paciente seleccionado fue un masculino de seis años con diagnóstico TEA2, epilepsia y SGT. Se realizó la medición de cantidad de convulsiones, tics de SGT, y niveles presión arterial.
Se decidió realizar este estudio dado que TEMS ha demostrado a través de diversas investigaciones, efectos positivos en individuos con enfermedades mentales, lesiones cerebrales adquiridas y de capacidad motora, así como, necesidades educativas4. La percepción y comunicación de las personas con TEA en relación con el entorno y la interacción social es distinta por ende se debe trabajar con el fin de generar una mejor adaptación de éste con el medio.
Con este trabajo se detectó que es vital el trabajo multidisciplinario involucrado en la aplicación de tratamientos en Sala Snoezelen; como profesionales de salud y educación, tenemos la responsabilidad de educar, guiar al paciente y a su familia en todos los tratamientos aplicados y en la continuidad desde el hogar, los centros educativos y la red de apoyo, para obtener resultados satisfactorios y sostenibles en el tiempo. Cabe recalcar que el equipo humano con su compromiso, empatía y vocación son factores claves para el éxito de las sesiones de Snoezelen.
Por otro lado, es importante destacar que todos los niños tienen capacidades diferentes, por lo que necesario siempre que el profesional realice un exhaustivo perfil sensorial, conozca sus gustos y desagrados, su historial clínico, su personalidad y red apoyo, para lograr un tratamiento de Snoezelen exitoso.
Durante el desarrollo de las sesiones se deben respetar los periodos de latencia de los pacientes, ya que hay niños que podrían responder más rápido o más lento ante los diferentes estímulos, así mismo se debe brindar un acompañamiento integral y seguridad, observar, y mantener una comunicación efectiva durante la sesión con el fin de desarrollar la confianza y el disfrute en el niño1-3.
Estudios sugieren cambios importantes en la interacción social, integración sensorial, habilidades motoras y comunicación a la hora de aplicar TEMS y terapias sensoriales en niños con autismo4,14, lo que se pudo observar en nuestro paciente. Así mismo, comprobamos en este caso en específico que la TEMS influyó de manera positiva, mejorando la fluidez de la comunicación y la tolerancia a ciertos estímulos sensoriales por parte del niño. Tomando en cuenta como factores importantes el planteamiento personalizado de las sesiones, la continuidad en el hogar y apoyo brindado en el centro educativo.
Así mismo, existen estudios para tratar la epilepsia con tratamientos farmacológicos, y con ejercicios como estrategia terapéutica15; sin embargo, en la búsqueda bibliográfica no se encontraron evidencias de la aplicación del TEMS en pacientes epilépticos, no obstante, en este estudio sí se lograron obtener algunos resultados positivos.
Cabe recalcar que el paciente no presentaba sensibilidad que afectara negativamente en el desarrollo de las terapias, pero es un factor importante para tomar en cuenta en otros pacientes con epilepsia. En un estudio de Presentación de Casos de una revista pediátrica se detectó que algunas crisis epilépticas se precipitaban por estímulos visuales, dentro de los cuales estaban pantallas, luces intermitentes, luz fluorescente, los cambios en la iluminación, entre otros16. Por lo anterior se recomienda prestar atención a los equipos utilizados en la sala de Snoezelen ya que podrían ser detonantes de crisis convulsivas.
Por otra parte, los resultados de esta investigación indican que los niveles de presión arterial del paciente se redujeron, lo que se puede constatar con otro estudio de caso, en el cual se aplicó estimulación multisensorial en personas con discapacidad intelectual y también se vieron reducidos los niveles de PA, así mismo se aumentaron las respuestas comunicativas positivas de las personas17.
Como principales limitaciones se detectaron las siguientes: se realizaron únicamente dos sesiones en una sala de Snoezelen, y como equipo se concluyó que para fines investigativos dos sesiones como único medio de análisis son insuficientes para desarrollar un abordaje completo e integral. Por otro lado, a la hora de medirse la cantidad de tics de SGT y convulsiones, se realizaron por medio del método observacional de la madre, por lo que la cantidad de estas no se pudieron determinar mientras el niño se encontraba en el centro educativo y mientras ambos dormían, así que los resultados son aplicables solamente al estado de vigilia y entorno del hogar. De igual manera, ya que las observaciones las hizo la madre, podría haber un sesgo de percepción ante su necesidad consciente o inconsciente de encontrar una terapia que ayude a su hijo.
Dentro de las fortalezas de la investigación están: que se desarrolló con un equipo multidisciplinario, la efectividad del proyecto se basó en brindar un robusto apoyo de Snoezelen 24/7 con un planteamiento sumamente detallado por parte de todos los miembros del equipo investigador, reuniones constantes de evaluación, con respecto al desarrollo terapéutico en casa y en el centro educativo, además de un compromiso y gran sentido de responsabilidad para mejorar la calidad de vida del paciente tanto de las investigadoras como de la familia y cuerpo docente.
Como sugerencias para futuras investigaciones basadas en la experiencia del equipo de investigativo, se insta a trabajar en el acompañamiento exhaustivo del paciente y su familia fuera de la sala de Snoezelen. Como recomendaciones, se aconseja que en todo tratamiento se tomen los signos vitales pre y post terapia y también que se registren semanas antes y posteriores al tratamiento, ya que en la mayoría de los estudios revisados no eran factores por considerar.
Sin embargo, esto puede brindar información relevante sobre el estado de salud del paciente, además de ser un indicador importante para los resultados del estudio. También instamos a siempre contar con protocolos de emergencia basados en la historia clínica del paciente, con el fin de saber cómo actuar en caso de alguna eventualidad (convulsiones, vómitos, accidentes…) e igual contar con un botiquín de primeros auxilios.
Dentro de la perspectiva del paciente, la madre expresó gratitud a los integrantes del equipo por el compromiso y dedicación para el desarrollo y cumplimiento de objetivos con el fin de mejorar la calidad de vida de su hijo. Se recalcó que la educación y guía a la red de apoyo del paciente fue fundamental para los resultados satisfactorios.
Conclusión
Es importante destacar que la TEMS en una sala multisensorial en conjunto con otras medidas de Snoezelen 24/7, con el acompañamiento de la institución educativa, el tratamiento médico y otras terapias, ayudaron a la disminución de tics de SGT, y convulsiones del niño, así mismo potenciaron sus capacidades sociales siendo esto eficaz para mejorar su comunicación, aportando así mejor calidad de vida para él y su familia.
Costa Rica no cuenta con investigaciones ni tratamientos de Snoezelen en escuelas y colegios. En este estudio se ha demostrado que las recomendaciones de Snoezelen 24/7, pueden ayudar a niños con TEA, relajándolos de tal manera que sus niveles de estrés y ansiedad sean disminuidos, lo que ayuda a que presten más atención y logren concentrarse en las actividades curriculares, siendo un apoyo importante para él, los educadores, compañeros y la familia.
Después de la investigación realizada se corroboró que existen pocos estudios de TEMS aplicados en personas con SGT y epilepsia, por lo que se insta a colaborar en ampliar las investigaciones de estudios de caso de esta temática ya que un porcentaje alto de individuos con TEA padece de epilepsias.
Agradecimientos
Se brinda un enorme agradecimiento al paciente de este proyecto investigativo por su disposición y la ternura con la que envolvió a las profesionales durante todo el tratamiento. Así mismo, se le brinda gratitud a la madre, al núcleo familiar cercano y al personal educativo que apoyó en todo momento las sesiones de Snoezelen 24/7.
Referencias Bibliográficas
- Carballo Vélez M. La sala de estimulación multisensorial.Tabanque [Internet]. 2014; 27:155-172. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=5084331
- Cid Rodríguez MJ, Camps Llauradó Estimulación multisensorial en un espacio Snoezelen. Concepto y campos de aplicación. Siglo Cero [Internet]. 2010;41(236):22-32. Disponible en: https://sid-inico.usal.es/wp-content/uploads/2018/11/Estimulacion-multisensorial-en-un-espacio-snoezelen_-concepto-y-campos-de-aplicacion.pdf
- San José Rubio A, Asensio Muñoz I. Valoración profesional de la utilidad de la estimulación multisensorial en salas Snoezelen para la atención temprana de diferentes diversidades funcionales incluida la visual. RED Visual [Internet]. 2020;76:167-189. doi: 53094/FGSG1562
- Teodoro R, Marinheiro ML, Rodrigues A, Picado L. The Contributions of Snoezelen Therapy in Autism Spectrum Disorder. World J Adv Healthcare Res [Internet]. 2018;2(2):62-64. Disponible en: http://hdl.handle.net/10400.26/22242
- Hervás A, Rueda I. Alteraciones de conducta en los trastornos del espectro autista. Rev Neurol [Internet]. 2018;66(1):S31-S38. doi: 33588/rn.66S01.2018031
- Muñoz-Yunta JA, Palau-Baduell M, Salvadó-Salvadó B, Valls Santasusana A, Rosendo-Moreno N, Clofent-Torrentó M, et al. Autismo, epilepsia y genética. Rev Neurol [Internet]. 2008;46(1):71-77. Disponible en: https://institutoincia.es/wp-content/uploads/2008/04/Autismo-epilepsia-y-genetica-Rev-Neurol-2008.pdf
- Zanardi I. CHI: G: Design and Assessment of Hoomie, a Small Multisensory Space for Autistic Children in Primary Schools. Proceedings of ACM Conference (Conference’17). Estados Unidos: ACM; 2023. Disponible en: https://src.acm.org/binaries/content/assets/src/2023/irene-zanardi.pdf
- Amiet C, Gourfinkel-An I, Bouzamondo A, Tordjman S, Baulac M, Lechat P, et al. Epilepsy in autism is associated with intellectual disability and gender: evidence from a meta-analysis. Biol Psychiatry [Internet]. 2008;64(7):577-582. doi: 10.1016/j.biopsych.2008.04.030.
- Cavanagh B, Haracz K, Lawry, Jame C. Receptive Arts Engagement for Health: A Holistic and Trans-Disciplinary Approach to Creating a Multisensory Environment. Sage Open [Internet]. 2020;10(4):1-14. doi: 1177/2158244020978420.
- Carmona M, Pupo S, Ruiz T. Propuesta terapéutica de las manifestaciones orales del síndrome de Toure A propósito de un caso. Rev Sal Uninorte [Internet]. 2021;37(1):220–229. doi: 10.14482/sun.37.1616.83
- Cornelio-Nieto JO. Neurobiología del Síndrome de Tourette. Rev Neurol [Internet]. 2008;46(1):21-23. doi: 33588/rn.46S01.2008014
- Martín del Valle F, García A, Losada R. Trastornos del Espectro del Autismo. Protoc Diagn Ter Pediatr [Internet]. 2020;1:75-83. Disponible en: https://www.aeped.es/sites/default/files/documentos/08.pdf
- Pagliano P. The Multisensory Handbook: A guide for children and adults with sensory learning disabilities. London: Routledge; 2012.
- Salom Bermúdez A. Beneficios de la terapia de integración sensorial en personas con trastorno del espectro autista [Tesis de grado de Fisioterapia]. España: Universidad de las Illes Balears; 2021. Disponible en: http://hdl.handle.net/11201/157362
- Cartagena Y, Cardona-Gallón DC, Isaza SP, Ladino LD. El ejercicio como estrategia terapéutica en la epilepsia: revisión bibliográfica. Rev Neurol [Internet]. 2020;71:31-37. doi: 33588/rn.7101.2020028
- Pozo DR, Pozo AJ, Vega A, Ledón G. Epilepsia Fotosensible. Rev CubanaPediatr [Internet]. 2011;83(3):308-315. Disponible en: http://scielo.sld.cu/pdf/ped/v83n3/ped11311.pdf
- Lázaro A, Blasco S, Lagranja A. La integración sensorial en el Aula Multisensorial y Relajación: estudio de dos casos. Rev Elect Interuniv Form Prof [Internet]. 2010;13(4):321-334. Disponible en: https://www.redalyc.org/pdf/2170/217015570027.pdf