Cuidados Paliativos Perinatales, una necesidad real
Adriana Aguilar Corrales1, Diana Araya Padilla2, Andreina Cruz Solano 3
Filiación:
1 Departamento Terapia Respiratoria. Hospital México, Caja Costarricense de Seguro Social, Costa Rica.
2 Departamento Cuidados Paliativos, Hospital Nacional de Niños “Dr. Carlos Sáenz Herrera”, Caja Costarricense del Seguro Social, Costa Rica.
3 Departamento de Emergencias, Hospital Rafael Ángel Calderón Guardia, Caja Costarricense del Seguro Social, Costa Rica.
Correspondencia: Diana Araya Padilla, correo electrónico: dianap-28@hotmail.com
Forma de citar: Aguilar Corrales A, Araya Padilla D, Cruz Solano A. Cuidados paliativos perinatales, una necesidad real de los servicios de ginecobstetricia y neonatología. Rev Ter. 2019;13(2):8-23
Abreviaturas: CPP: Cuidados paliativos perinatales; INEC: Instituto Nacional de Estadística y Censo.
Fecha de envío: 12 diciembre 2018.
Fecha de aceptación: 26 febrero 2019.
Introducción: Ante el creciente impacto de las anomalías congénitas incompatibles con la vida y las condiciones perinatales que resultan en muertes fetales, se realizó una revisión bibliográfica en torno al tema de los Cuidados Paliativos Perinatales (CPP) y su situación actual en los servicios de ginecoobstetricia y neonatología en el mundo y sus posibles beneficios. Metodología: Se realizó un estudio de revisión bibliográfica, sobre la evidencia científica actual de los programas de CPP alrededor del mundo, publicados desde el 2008 a 2018. Se utilizaron las bases de datos Medline, PubMed, Google Scholar y EBSCO, con descriptores como “perinatal palliative care” OR “prenatal palliative care” AND “perinatal grief”; se incluyeron guías y protocolos de prácticas clínicas publicados por diferentes entidades de salud, así como estudios revisiones sistemáticas y estudios tanto epidemológicos como intervencionales. Resultados: La atención temprana de las familias que llevan embarazos en donde el bebé posee una patología con condiciones de vida limitantes, dentro del marco de un programa de CPP, facilita el vínculo afectivo, la despedida y el duelo. La falta de información y sensibilización en profesionales de salud para atender a estas familias, así como la carencia de espacios, guías y protocolos definidos crean en las familias un ambiente de inseguridad y desesperanza. Costa Rica al igual que la mayoría de los demás países de América Latina, no cuenta con programas específicos de CPP, ni criterios de calidad para conformarlos o evaluarlos. Conclusión: Se logra constatar la necesidad en el ámbito nacional de protocolos o guías de trabajo en el área de CPP, también de realizar más investigaciones, esto con la finalidad, de establecer mayor preparación de los profesionales afines a la atención de las familias que enfrentan estas situaciones y así otorgar un entorno más favorable para ellos.
Palabras clave: Cuidado Paliativo Perinatal, Duelo gestacional, Atención perinatal.
Introduction: In view of the growing impact of congenital anomalies incompatible with life and perinatal conditions that result in fetal deaths, a literature review was carried out on the subject of Perinatal Palliative Care (PCC) and its current status in obstetric and gynecological services and neonatology in the world and its possible benefits. Methodology: A descriptive, observational study was conducted on the current scientific evidence of PPC programs around the world, published from 2008 to 2018. The Medline database was used, as well as PubMed, Google Scholar and EBSCO. Original articles, guides and protocols of clinical practices published by different health entities were included. Results: The early attention of families that carry pregnancies where he or the baby has a disease with limiting living conditions, within the framework of a program of PPC, facilitates the affective bond, the farewell and the grief. The lack of information and awareness among health professionals to care for these families, as well as the lack of defined spaces, guides and protocols create an environment of insecurity and despair in families. Costa Rica, like most other countries in Latin America, does not have specific PPC programs or quality criteria to conform or evaluate them. Conclusion: It is possible to confirm the need in the national scope of protocols or work guides in the area of PPC, also to carry out more research, this with the purpose of establishing greater preparation of professionals related to the care of families that face these situations and thus provide a more favorable environment for them.
Key words: Perinatal palliative care, gestational grief, perinatal care.
Los Cuidados Paliativos Perinatales (CPP) son una nueva subespecialidad dedicada a proveer atención médica a los niños diagnosticados prenatalmente, con enfermedades que limitan mucho su esperanza de vida, así como a dar el apoyo necesario a sus padres y familiares. Atienden tanto al dolor y síntomas físicos del bebé posterior a su nacimiento, como a la familia en los aspectos psicológico, espiritual y social, desde el momento del diagnóstico hasta la evolución y la muerte del bebé, incluyendo el parto y postparto1 . Desde una década atrás en países anglosajones se inicia el desarrollo de los CPP, hacia la atención de las familias que reciben un diagnóstico prenatal grave, el cual amenaza la vida de su bebé. A partir de ahí se les brinda un acompañamiento a estos núcleos familiares y en 2015 surge la necesidad, en los Estados Unidos, de implementar el primer “Confort Care”, el cual es un programa de CPP dirigido integralmente al producto del embarazo como a las familias, con el objetivo de apoyar su decisión de continuar el embarazo a pesar del pronóstico recibido.2 Siendo este “el Cuidado Paliativo y de apoyo que se brinda a los bebés que nacen con bajísimas posibilidades de vida y fallecen a las horas o a los pocos días, para suavizar o mitigar el dolor y dar calidad de vida en estos pacientes” 2 .
En Costa Rica, a pesar del incremento en las muertes perinatales que se han visto en los últimos años, sigue sin entenderse el dolor que conlleva y el proceso psíquico y físico que vive la familia. Según el Instituto Nacional de Estadística y Censo (INEC) 3, en sus datos preliminares para el 1er. semestre del 2018, se presentaron 272 defunciones infantiles de las cuales 209 corresponden al período neonatal. De estas, 179 contaban con criterios para ser incluidos en un programa de CPP, al tratarse de trastornos del período perinatal, malformaciones congénitas, y anomalías cromosómicas. Sin embargo, la mayoría de estas familias no recibieron el apoyo al duelo anticipado que ameritaron, ni la comprensión al momento del parto.
En el 1er. Semestre del 2018, según datos preliminares del INEC, se registraron 192 muertes fetales, de las cuales 160 no pudo ser especificada su causa3 . Razón de más para indagar la necesidad que tienen estas familias de ser apoyados durante este proceso.
A nivel centroamericano no se logra identificar ningún estudio que evidencie la necesidad de implementar estas unidades. Mismo que sería de vital relevancia tomando en cuenta que en Costa Rica, por ejemplo, el aborto es ilegal, exceptuando los casos donde se compruebe que la vida o salud de la madre está en riesgo, por lo que de no comprobarse dicha amenaza, la cual dicho sea de paso es sumamente subjetiva y tiene varias aristas, el producto debe vivir el proceso hasta el nacimiento4 . Por otro lado, la gran mayoría de los casos de defectos congénitos muy severos, no cuentan con un diagnóstico prenatal, tal y como lo exponen Benavides et al5 , en su estudio sobre las Cardiopatías Congénitas en Costa Rica, donde menos del 5% de los casos tuvo un diagnóstico antes del nacimiento. .
El objetivo de esta revisión es descubrir el nivel de desarrollo y alcance de los CPP a nivel latinoamericano, así como su situación actual y beneficios para los usuarios de estos programas.
Se realizó un estudio de revisión narrativa, basado en la evidencia científica actual de los programas de CPP alrededor del mundo, publicados desde el 2008 a 2018.
La búsqueda fue sin límite de fecha y en idioma inglés y español. Se utilizó la base de datos MedLine, PubMed, Google Scholar y EBSCO; se incluyeron artículos científicos, guías, y protocolos de prácticas clínicas, publicados por diferentes entidades de salud, en su mayoría en el contexto internacional sobre recomendaciones, y temas relacionados a unidades de CPP. Las palabras claves utilizadas fueron: “cuidado paliativo” OR “atención perinatal” OR “educación paliativa” AND “protocolos de atención” AND “duelo perinatal”. Igualmente en inglés: “perinatal palliative care” OR “prenatal palliative care” AND “perinatal grief”.
Se incluyeron todos aquellos artículos publicados por diferentes asociaciones profesionales de salud, que realicen recomendaciones, beneficios, alcances, limitaciones y conclusiones de los CPP o Neonatales. Se incluyeron todos aquellos comprendidos entre los años 2008 al 2018; además todos aquellos estudios aleatorizados, descriptivos, observacionales, exploratorios, ensayos clínicos, revisiones bibliográficas y sistemáticas. Quedanron excluidos, estudios mayores de 10 años de publicación y estudios cuyos resultados no son concluyentes al tema principal.

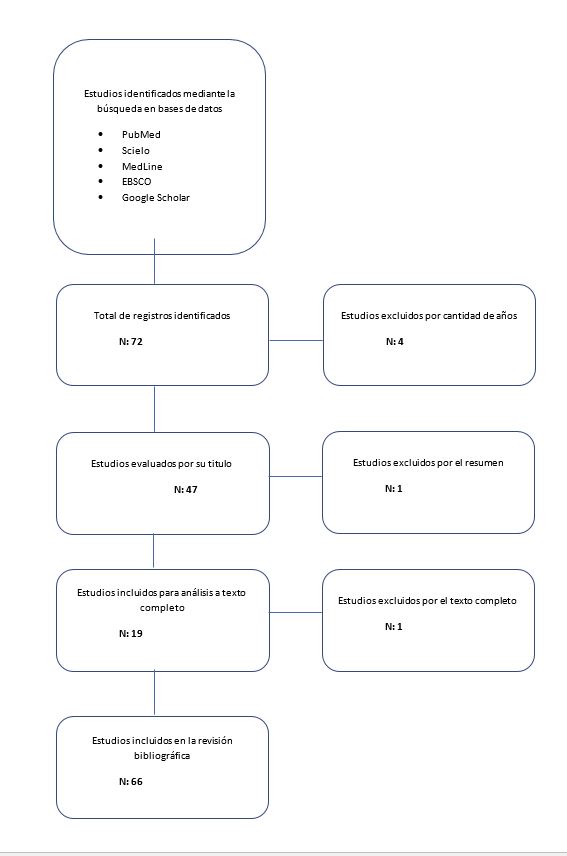
Figura 1: Proceso de selección de artículos.
Como muestra la Figura 1, tras la búsqueda se encontraron 72 artículos, aunque quedaron excluidos 6, por no cumplir los criterios de inclusión, en cuanto a años de publicación y resultados obtenidos. Para proceder a la inclusión de artículos, se analizaron los “abstracts”, y en casos necesarios se hizo la revisión del articulo completo para conocer si era o no relacionado al tema.
Los artículos se agruparon por subtemas, donde se compilaron las ideas principales de cada uno. En los documentos que describían protocolos o guías, los mismos se añadieron en el apartado de anexos.
Cuando existe un diagnóstico de una anomalía fetal letal, es necesario una adecuada intervención por profesionales en Ciencias de la Salud especializados en el campo, evidenciando así la importancia de incorporar el concepto de CPP, desde la atención prenatal6 . A pesar de ser programas innovadores de atención y estarse extendiendo a distintos países, es necesario realizar un trabajo más arduo para determinar qué medidas de calidad se necesitan para atender necesidades de atención perinatal en esta población. Esta situación fue expuesta por Wool et al 7, quien llegó a la conclusión de la existencia de una gran variedad de tipos de programa que aún están en desarrollo, el 70% de los cuales son recientes (10 años de funcionamiento) y no presentan medidas formales de la evaluación de la calidad, las cuales impulsaría aún más la integración de este innovador enfoque de la Medicina Paliativa y la Medicina Perinatal, para su crecimiento dentro de los servicios de ginecología, obstetricia y neonatología 8,9 .
Autores como Balaguer et al 10, en su revisión “Cuidados Paliativos en el contexto perinatal: una revisión de la literatura”, resume la evolución de la atención perinatal y, en base a los datos disponibles, sugiere un estándar actual para este tipo de atención. Para esto clasificó los artículos encontrados según tipo o diseño, explicando que en su mayoría se basaban en comentarios o reflexiones (50) y en el caso de las descripciones de programas eran la minoría (5). Evidencia además como la gran mayoría (64) provenían de Estados Unidos y el resto se encontraban repartidos entre los distintos lugares de Europa y Asia, mientras que no se contaba con estudios que indagaran la situación de Latinoamérica.
De Rooy et al 11, destacó que es importante que los CPP sean vistos como una prestación de cuidados activos, con un excelente estándar, con una resolución satisfactoria (una muerte cómoda sin dolor para el niño, con los padres y la familia en paz con el resultado). Esta es un área en desarrollo, la experiencia de perder un bebé o niño se quedará con los padres para siempre: es importante que los profesionales, traten de ayudar a construir recuerdos que puedan apreciar sin sufrimiento en los próximos años.
Cole 12 , también cita a Wool para ampliar este tema, cuando indica que posterior a recibir un diagnóstico de una anomalía congénita se generan emociones fuertes y logra identificar como indicadores de satisfacción en los padres lo siguiente: un trato compasivo, apoyo a sus creencias espirituales basados en el respeto, atención a sus emociones y el ambiente más confortable posible.
Las anomalías congénitas, según reporta la Organización Panamericana de la Salud (OPS)13 , son la segunda causa de muerte en los niños menores de 28 días y de menos de 5 años en las Américas. La Organización Mundial de la Salud (OMS)14 , declara que constituyen la cuarta causa de muerte neonatal, así pues, alrededor del mundo fallecen 303 000 recién nacidos debido a anomalías congénitas.
Actualmente en el mundo solo se conocen 6 países latinoamericanos en los que son reconocidos en la literatura sus programas de Cuidados Paliativos Perinatales: Argentina, Chile, México, Nicaragua, Paraguay y Uruguay15 , de los cuales solo Uruguay y El Estado de México, cuentan con opción de realizar abortos sin restricciones16 . En el caso específico de Costa Rica, existe un programa de Apoyo Prenatal, que se brinda en el Hospital Nacional de Niños (único centro de referencia para atención terciaria pediátrica en el país) por el equipo de Cuidado Paliativo Pediátrico de dicha institución, y no se cuenta con la opción de realizar un aborto ante un diagnóstico prenatal, a menos que, como dicta el Código Penal, se trate de una situación médica que pone en riesgo la salud y/o la vida de la madre 4,17 . Dentro de los estudios que se han realizado en Latinoamérica, se distingue uno de Argentina, donde Nieri 18 , realizó una revisión de las funciones inherentes a un psicólogo paliativista. Sin embargo, como él bien explica, al ser un trabajo de intervención en momentos sumamente difíciles, no se cuenta con un perfil o manual de puestos establecido. En un estudio realizado en Colombia por Catalán 19, el autor expresa su preocupación, al considerar imprescindible implementar políticas encaminadas a mejorar la oportunidad de atención materna-perinatal. En Chile se cuenta con un estudio de Montesinos et al 20, el cual se propuso estudiar la unidad de Neonatología del Hospital Dr. Hernán Henríquez Aravena de Temuco, misma que buscaba mejorar su atención a los recién nacidos que fallecen; para esto se organizaron con un Comité y capacitación al personal, así como la elaboración de un manual de procedimientos.
Un estudio realizado en Estados Unidos por Muñoz Blanco et al 21, con el objetivo de evaluar la atención que reciben los latinos en Cuidados Paliativos Pediátricos, describe cómo al comparar las culturas, se evidencia que no en todas las poblaciones se tiene la misma expectativa o necesidad. Otro punto de diferencia con la población norteamericana se trata de la espiritualidad, la cual está muy mediada por creencias religiosas muy arraigadas. La conclusión del autor es que los Cuidados Paliativos están subdesarrollados en América Latina, razón por la cual la visión de los latinos al radicar en Estados Unidos no es tan abierta y desconocen su funcionamiento.
En el caso específico de Uruguay, encontramos solo dos estudios que se han realizado. El primero de Bernaá et al 22, donde se estudiaron los niños del Hospital Británico de Uruguay que presentaban condiciones para ser egresados con programas de Cuidado Paliativo. El segundo por Verón Molinas et al 23, quien buscó analizar el conocimiento de los pediatras con respecto a la atención perinatal en niños con malformaciones con pronóstico reservado de vida, donde evidenció que el 80% no tienen conocimiento de un protocolo para el manejo de los bebés que nacen con malformaciones, y sólo 20% conoce el “Comfort Care” neonatal.
En la parte Latina de Norte América, se cuenta con 4 estudios realizados en México por distintos autores. El primero de Coronado Zarco 24, que habla del humanismo en medicina perinatal. Mota González et al 8, en el segundo estudio mexicano, exponen la importancia de elaborar nuevos instrumentos que permitan mejorar la calidad de la atención a las familias que experimentan la dolorosa vivencia de perder un hijo, para ello describen la escala que elaboraron por medio de una muestra de 200 mujeres mexicanas, que habían atravesado una o varias pérdidas gestacionales. Entre los hallazgos que se discuten se encuentra la comprobación de la existencia de un duelo activo en las mujeres que sufrieron una pérdida perinatal, indiferentemente de si el embarazo llego a término o no. Por otra parte, Chirino Barceló et al 25 , resalta al igual que los estudios de Verón Molinas, anteriormente comentados, que los valores básicos de un equipo de trabajo de Cuidados Paliativos en Pediatría deben estar liderados por la unión, la humanidad y la colaboración entre los integrantes. Por último, Grether et al 26 , expuso la opinión del equipo de trabajo sobre las decisiones relacionadas con la atención a fetos y neonatos gravemente enfermos. Entre los hallazgos encontrados el 82 y 93% respectivamente de los participantes optaron por atención paliativa.
En Costa Rica sólo se cuenta con una revisión narrativa elaborada de la experiencia de 3 familias que vivieron una pérdida gestacional para determinar si contaban con redes de apoyo al duelo. Donde se documenta por Araya Cubero 27, la necesidad de mejorar el apoyo brindado a estas familias en el primer nivel de atención, ya que el mismo fue tardío.
El duelo perinatal comprende el proceso de dolor que atraviesa una familia, ante la muerte de un niño desde el período gestacional hasta su nacimiento o a los pocos días de este28 . Furtado et al 29 , en su estudio, explicaron factores que pueden afectar la intensidad del duelo, categorizándolos en 4 áreas principales:
-Familia y sociedad; agrupa todos los antecedentes de la pérdida perinatal, como pérdidas anteriores, edad de la madre, emociones e ilusiones alrededor del embarazo, el significado del niño en la familia.
-Profesionales en Ciencias de la Salud, por la falta de cuidado emocional y de información de parte de los mismos, expresada por los padres, ocasionando miedo y falta de confianza en ellos, en los casos en que se le brindó a los padres el espacio para compartir con sus hijos y despedirse.
-Pareja y familiar; la mayoría de las mujeres expresaron sentir diferencias en su duelo en comparación con su pareja, y en algunos casos de desvalorización para el duelo del padre por parte del personal y el resto de la familia, así como el no tomar en cuenta a los abuelos y hermanos en el proceso ya que ellos también sufren esta pérdida.
-Sociocultural, las familias percibieron una desvaloración por parte de la comunidad hacia su pérdida.
Apoyando lo anterior Fernández et al 30, con el objetivo de identificar las distintas variables presentes en el proceso de duelo perinatal, realizó un análisis crítico del mismo, a través de la indagación de 4 categorías importantes: las reacciones a la pérdida, la diferencia entre hombres y mujeres, las intervenciones más adecuadas por parte del personal de salud, así como los principales problemas que presenta la práctica para ellos, concluyendo en el mismo la necesidad de plantear nuevas líneas de trabajo que mejoren la atención de estas familias, como lo pueden ser los programas de CPP. Dentro de los hallazgos encontrados señala cómo, al menos un 15-25% de las parejas presenta problemas para superar esta etapa vital, generando una gran angustia y ansiedad para ambos. Entre los puntos importantes que destaca sobre el duelo de los padres en comparación con las madres, refieren: “…el reconocimiento de su duelo, la falta de tiempo que les da la sociedad, el estoicismo, o el esfuerzo que deben realizar para mantenerse como "los fuertes", y finalmente la falta de apoyo emocional”.30 Igualmente constató que algunos síntomas depresivos se presentaban menos, cuando ambos padres eran tomados en cuenta en la toma de decisiones para el futuro de su hijo. Además que la queja más sobresaliente de dichos padres en cuanto a la atención del personal de salud, basada en la poca atención a sus deseos y decisiones.
En un estudio de O`Connell et al 28 , se discute acerca de las familias que deciden continuar con un embarazo, a pesar de recibir un diagnóstico de anomalía congénita y sus reacciones emocionales alrededor de esta decisión. Entre sus hallazgos se encuentran, que a pesar de la claridad en cuanto al impacto emocional que genera este proceso, se observan más secuelas psicológicas negativas en aquellas familias que deciden interrumpir su embarazo y que podría asociarse a la falta de acceso de los mismos a CPP, ya que se enfrentan a la misma pérdida de un bebé deseado. Además exponen cómo, validar el duelo de las familias que deciden continuar con su embarazo y tratar a sus bebés con respeto, dignidad y comprensión, fomentando el fortalecimiento del vínculo con su bebé, puede ejercer un apoyo al duelo, y la recuperación para futuros embarazos. Para lograr protección contra el impacto psicológico a largo plazo asociado con la morbilidad y mortalidad perinatal.
Bennett et al 31, demostró la necesidad de una intervención interdisciplinar en la atención de una familia con un diagnóstico meramente paliativo. Dicho equipo, conformado no solo por el médico, quien inicialmente es el encargado de la realización del diagnóstico y su posterior comunicación a la familia, sino que se encuentra apoyado por profesionales en Ciencias de la Salud que intervienen en las diferentes fases del proceso, como puede ser enfermería, psicología, trabajo social, terapia respiratoria, terapia física, guías espirituales, entre otros. Utilizando para esto intervenciones de apoyo y educación continua, fomentando el trabajo en equipo, aumentando dichas prácticas la confianza de los médicos y enfermeras de las maternidades al momento de brindar la atención a dichas familias y fomentando para estas un ambiente de calidez y respeto. Este equipo interdisciplinario es vital para la realización con las madres embarazadas y sus familias de planes de atención individualizados, basados en sus necesidades emocionales, sociales y familiares 15, 32, 33. Igualmente, es fundamental el papel del servicio de enfermería en la atención paliativa perinatal, ya que estos por sus extensas jornadas de trabajo y su cuidado directo tanto a la madre como al niño, interactúan la mayor parte del tiempo con la familia34-37 . Siendo de suma importancia su accionar conjuntamente con el equipo interdisciplinario en todos los cuidados y las intervenciones con la familia, ya que como lo establece el Instituto de Medicina citado por Wool38 , “las enfermeras desempeñan un papel central en los servicios de Cuidados Paliativos, en el núcleo del equipo de consultoría para pacientes hospitalizados y en los programas basados en Cuidados Paliativos”.
Desde el ámbito emocional, existen muchos factores ampliamente expuestos que refieren las grandes necesidades emocionales y sociales de las familias, donde dicha población ha expresado sus deseos de recibir acompañamiento durante el proceso de embarazo y parto, específicamente asesoramiento en el manejo de emociones y comunicación de información por parte de los profesionales sobre la condición del bebé 39,40. Siendo el equipo psicosocial (psicólogos, trabadores sociales y capellanes), una parte fundamental que puede brindar como mencionan Marty et al 15 . “…apoyo a los padres en duelo, conectarlos con los recursos comunitarios para el duelo y brindar servicios continuos durante todo el período perinatal y la evaluación continua de los problemas emocionales y sociales. Factores de riesgo social que potencialmente pueden desafiar el proceso de duelo de una familia”.
Sin embargo, al no existir la suficiente investigación en torno a la implementación de los CPP y los aportes del funcionamiento de programas especializados, no es posible identificar la documentación que evidencie el trabajo que se realiza por parte de psicología y otras especialidades en la intervención perinatal20 .
Limbo et al 41 , hablan de cómo, el recibir un diagnóstico prenatal incompatible con la vida, es emocionalmente traumático y devastador. Después de recibir estas noticias, los padres pasan por un proceso de decisión matizado, donde uno de los primeros pasos es decidir si continuar con el embarazo. Esto para los países donde se ha aprobado algún proyecto que permita esta opción. Sin embargo, estos autores comentan que los padres que deciden continuar lo hacen para apreciar a propósito, el tiempo limitado que tienen para replantear sus objetivos de crianza para que "no se arrepientan". Los deseos y sueños de los padres de tener un bebé sano son reemplazados por otros nuevos y diferentes. El niño por nacer importa profundamente no solo para los padres, sino también para los hermanos, abuelos, la familia extensa y la comunidad. La provisión de CPP ayuda a todos los involucrados a abrazar la vida, incluso cuando está destinada a ser extremadamente breve.
Wool et al 42 , expone como la atención centrada en la familia incluye: (I) un equipo de atención médica comprensivo y compasivo, (II) buenos canales de comunicación, (III) la oportunidad de dar forma a la atención clínica que refleja sus valores durante la toma de decisiones y (IV) apoyo psicosocial y espiritual. El incluir estos puntos importantes en la atención es valorado por la familia como un gesto de respeto y comprensión hacia el momento tan vulnerable que están viviendo, lo que incrementa la confianza en el equipo de salud. Las experiencias encontradas sobre los padres que fueron incluidos en los programas de Cuidado Paliativo fueron muy positivas, esto debido a que exponen el apoyo y compañía sentidos al tener un equipo especializado que los guiara y se mantuviera a su lado durante todo el camino. Una de las principales diferencias que se denotan en lo expresado por las familias, es la importancia y sensibilidad del trato brindado hacia su bebé, al establecer su lugar en la familia y su estatus como persona, siendo una de las mayores aflicciones para ellos cuando el personal en ciencias de la salud no está capacitado para solventar dichas necesidades43,44 .
Ryan et al 45, nos hablan de métodos como elaborar recuerdos, después de una pérdida perinatal es importante la elaboración de estos tales como: hacer fotos de manera informal o mediante una empresa, puede ser una ayuda para la familia a largo plazo. Otras ideas para crear recuerdos son cortar un mechón de pelo, hacer huellas de pies y manos en arcilla o con tinta. Algunas familias le dan al bebé un muñeco de peluche o una joya y guardan un duplicado para ellos. Es el único momento en que los padres podrán ejercer físicamente de padres de su bebé. Animarlos a dedicar un tiempo a bañar o vestir a su bebé, a realizar algún ritual religioso o espiritual que les reconforte, a leer juntos, a cantar o a tocar música con un significado especial. Sugerirles que inviten a otros familiares para que conozcan al bebé.
El desarrollo constante y la mejora del diagnóstico prenatal presentan nuevas oportunidades en el campo de los CPP. Para los neonatos y lactantes con enfermedades terminales, los CPP son una opción que mejora la calidad de sus vidas y brinda a la familia la oportunidad de despedirse. Así mismo, como lo menciona Wool 46, en uno de sus estudios acerca del tema, la implementación de este tipo de programas aumenta la confianza de los médicos y enfermeras al momento de brindar la atención de estas familias. Utilizando para esto intervenciones de apoyo y educación continua fomentando el trabajo en equipo. El cuadro 1 resume los beneficios de los CPP.
Kukora et al 47 , realizó un estudio comparativo en familias que recibieron el apoyo de los programas de CPP durante varias sesiones en el embarazo y las que no tuvieron ninguna clase de acompañamiento. La muestra consto de 23 familias que fueron referidas a un grupo de apoyo perinatal guiado por un neonatólogo y 21 familias que no estaban incluidas en el programa. Los resultados muestran que para los bebés con mal pronóstico en cuanto a la atención medica recibida, fue similar tanto para los que tuvieron el seguimiento como para los que no. Sin embargo, la gran diferencia radicaba en que los no sobrevivientes que recibieron el apoyo de dichos programas, presentaban mayores probabilidades de tener un plan anticipado de nacimiento y confort, centrado en la familia y con la posibilidad de recibir una guía en cuanto a la toma de decisiones.
Cuadro 1: Beneficios de los Cuidados Paliativos Perinatales (CPP)
|
BENEFICIOS DE LOS CPP |
|
|
AREA FISICA |
AREA EMOCIONAL |
|
|
|
AREA SOCIAL |
AREA ESPIRITUAL |
|
|
Fuente: elaboración propia basada en referencias 12, 15, 18, 28, 32, 33, 35, 38, 41-43, 45-51
En el 2013 Korzeniewska-Eksterowicz et al 52 , buscaron identificar las barreras y actitudes del personal hacia la realización de principios de Cuidados Paliativos en Unidades Neonatológicas. Las barreras más comunes para la introducción de elementos de CPP en entornos hospitalarios identificados por neonatólogos y enfermeras, son el conocimiento insuficiente del personal de Medicina Paliativa y la preferencia familiar por el tratamiento de soporte vital. Concluyeron en la necesidad que existe para que las facultades de medicina incluyan elementos de CPP en sus planes de estudio, con énfasis especial en el apoyo psicológico y la comunicación con la familia del niño enfermo.
Los profesionales en Ciencias de la Salud que atienden pacientes con enfermedades limitantes para la vida, incluyendo gineco–obstetras, deben poseer un conjunto básico de habilidades en atención paliativa, como control de síntomas comunes y técnicas de comunicación como las necesarias para proporcionar malas noticias. Este conjunto de habilidades debe enseñarse y evaluarse durante la capacitación y usarse consistentemente en la práctica para asegurar que las pacientes reciban una atención verdaderamente integral. Esto ya que diversos estudios como el de Pastor Montero et al 9 , menciona como la mayoría de las mujeres que se ve enfrentada a una situación de estas, donde decide continuar con su embarazo, ha tenido malas experiencias con el personal. Según explica hasta un 32% perciben una atención deficiente, basadas en evasión, insensibilidad y mala comunicación.
Lamentablemente, en el continente americano existe poca evidencia del funcionamiento de Programas de CPP, situación que cambia en los países europeos donde se ha realizado un mayor seguimiento al impacto generado en las familias, obteniendo a través de ello el desarrollo de programas, guías y protocolos para la atención de esta población generando resultados muy favorables 53. Después de una amplia revisión se logra constatar la presencia de guías para la atención de familias que deciden optar por la opción de aborto terapéutico, esto en los países que está legalizado el mismo, como se mencionaba anteriormente. Esto con el fin de identificar los pasos a seguir en estos procesos para ser informados a las familias 54, 55 .
En el caso de guías de atención perinatal específicamente, los hallazgos indican 3, las cuales fueron realizadas en España, como propuestas para orientar al personal en Ciencias de la Salud, brindándoles herramientas que favorecen una atención adecuada y de calidad para las familias que reciben un diagnóstico durante el período prenatal. En el caso específico de Costa Rica, se cuenta con una guía de protocolos de medicina fetal, elaborada por el Doctor Joaquín Bustillos, para el departamento de Perinatología del Hospital San Juan de Dios56 .Sin embargo, todas ellas van destinadas al mejoramiento de la atención de familias con diagnósticos en la etapa prenatal que presentan riesgo de fallecimiento antes, durante y después del parto, limitándose solo al ámbito hospitalario. Razón por la que se vuelve necesaria la implementación de más guías de atención que estén enfocadas a la intervención en los distintos escenarios de los Cuidados Paliativos y dirigidos hacia la población latinoamericana específicamente. Así como la incorporación dentro de ellas, de los perfiles y funciones específicas de los distintos profesionales que según la literatura se sugiere que participen en la atención centrada en la familia.53
La intervención anticipada en CPP proporciona un entorno seguro, estableciendo estrategias durante el embarazo, como el parto humanizado, vincular al bebé con los padres y la familia, establecimiento de recuerdos y rituales de despedida. Los CPP ofrecen un modelo de cuidado innovador a los bebés en situación de vulnerabilidad relacionada con la muerte y a sus familias. El equipo debe estar conformado por el médico, así como por profesionales en Ciencias de la Salud que intervienen en las diferentes fases del proceso, como puede ser Enfermería, Psicología, Trabajo Social, Terapia Respiratoria, Terapia Física, Guías Espirituales, entre otros. Utilizando para esto intervenciones de apoyo y educación continua fomentando el trabajo en equipo. A pesar de la existencia de programas y estudios en países de Latinoamérica, como Uruguay, México, Argentina y Chile, ninguno de ellos ha podido determinar la funcionabilidad de los mismos, o el modelo adecuado que debe ser implementado para dicha población. En el ámbito nacional no se logra constatar la existencia de protocolos o guías de trabajo que establezcan una atención integral para las familias que reciben un diagnóstico prenatal.