Encefalitis por anticuerpos anti-NMDAR: reporte de un caso. Villalobos-Camacho N. y cols. ISSN 2215-5562. Rev. Ter. Enero-Junio de 2022; Vol. 16 N°1: 104-110.
REPORTE DE CASO CLÍNICO
Encefalitis por anticuerpos antirreceptor de N-metil-D-aspartato (anti-NMDAR): reporte de un caso
Anti-N-methyl-D-aspartate receptor antibody (anti-NMDAR) encephalitis: A case report
Título corto: Trombosis séptica de la vena porta: reporte de caso
Autores: Nancy Villalobos-Camacho1, Manuel Francisco Ureña-Brenes1, Grethel Carolina Alfaro-Campos1.
Filiación: 1 Hospital México, Caja Costarricense de Seguro Social- CCSS, Sistema de Estudios de Posgrado - Universidad de Costa Rica, San José, Costa Rica.
Autor de correspondencia: Grethel Carolina Alfaro-Campos, correo electrónico: gcaroac@hotmail.com
Forma de citar: Villalobos-Camacho N, Ureña-Brenes MF, Alfaro-Campos GC. Encefalitis por anticuerpos antirreceptor de N-metil-D-aspartato (anti-NMDAR): Reporte de un caso. Rev Ter. 2022;16(1):104-110.
Financiamiento: ninguno.
Fecha de envío: 3 de agosto del 2021.
Fecha de aceptación: 4 de enero del 2022.
Conflictos de Interés: ninguno.
Abreviaturas: anti-NMDAR, Antireceptor N-metil-D-aspartato; LCR, líquido cefalorraquídeo; TAC, tomografía axial computadorizada.
Resumen
La encefalitis anti-receptor de NMDA (NMDAR) es una encefalitis autoinmune que puede ser para-neoplásica y generalmente responde al tratamiento. Se ha descrito en mujeres jóvenes con teratoma ovárico. La presentación clásica de este síndrome es una encefalopatía subaguda con trastornos del estado de ánimo, incluida la psicosis, con variabilidad de las convulsiones y trastornos del movimiento. Se presenta el caso de una mujer de 30 años que desarrolló síntomas psiquiátricos que progresaron a un cuadro clínico caracterizado por: encefalopatía, convulsiones, inestabilidad autónoma y movimientos hipercinéticos. Se encontró que la paciente tenía un teratoma ovárico y anticuerpos anti-NMDAR en líquido cefalorraquídeo. El tratamiento incluyó inmunoterapia de primera línea (esteroides, inmunoglobulina intravenosa, plasmaféresis), inmunoterapia de segunda línea (rituximab) y extirpación del tumor. Sin embargo, no todos los pacientes inicialmente responden bien a estos tratamientos y, en consecuencia, estos individuos pueden requerir inmunoterapias agresivas de segunda línea. Ha sido objeto de controversia si estas terapias promueven la recuperación de la enfermedad.
Palabras clave: encefalitis autoinmune, N-Metil-D-Aspartato, Anti-NMDAR, inmunoterapia.
Abstract
Anti-NMDA receptor (NMDAR) encephalitis is an autoimmune encephalitis that can be paraneoplastic and usually responds to treatment. It has been well described in young women with ovarian teratoma. The classic presentation of this syndrome is a subacute encephalopathy with mood disturbances, including psychosis, with variability of seizures and movement disorders. We present a case of a woman in her 30s who developed psychiatric symptoms that progressed to encephalopathy, seizures, autonomic instability, and hyperkinetic movements. The patient has an ovarian teratoma and serum and cerebrospinal fluid NMDAR antibodies. Treatment included first-line immunotherapy (steroids, intravenous immunoglobulin, plasmapheresis), second-line immunotherapy (rituximab), and tumor removal. Not all patients, however, respond well to such treatments initially and, consequently, these individuals can require aggressive second-line immunotherapies. Whether these therapies promote disease’s recovery has been a subject of controversy.
Key words: autoimmune encephalitis, N-Methyl-D-Aspartate, Anti-NMDAR, inmunotherapy.
Introducción
El síndrome y los anticuerpos asociados a la encefalitis anti receptor N-metil-D-aspartato (anti-NMDAR) fueron inicialmente descritos en el año 2005 en 4 mujeres jóvenes que presentaron de manera subaguda alteraciones de conducta y psicosis en el contexto de una encefalitis asociada a disminución del nivel de consciencia e hipoventilación central1. Las 4 pacientes tenían un teratoma de ovario y 3 de ellas mejoraron con inmunoterapia, lo cual aumentó la sospecha de que se trataba de la misma enfermedad. Desde entonces, esta enfermedad ha pasado a ser la encefalitis autoinmune mediada por anticuerpos neuronales más frecuente y mejor estudiada2-5.
Caso clínico
Paciente femenina de 30 años de edad, previamente conocida con dislipidemia, cuyo cuadro inició con cefalea de alta intensidad sin alivio con analgésicos. A los 2 días inició con cambios en el comportamiento caracterizados por labilidad afectiva, ideas paranoides, habla incoherente, insomnio y pérdida de la concentración. Es valorada en un centro de salud privado donde se le realizó tomografía axial computarizada (TAC) de cerebro que se describe sin alteraciones, tóxicos en orina que resultan negativos, hemograma y función renal normales, por lo que se egresa como un trastorno de ansiedad y se le prescriben benzodiacepinas. Al día siguiente la paciente persiste con comportamiento bizarro asociado a movimientos involuntarios en miembros inferiores por lo que es llevada por sus familiares a un hospital psiquiátrico en el cual se decide ingresar como un brote psicótico. Durante su hospitalización en el hospital psiquiátrico, la paciente se torna febril, taquicárdica, taquipneica, con alteración de la consciencia, por lo que se traslada a un hospital nacional general para descartar infección del sistema nervioso central.
A su llegada al servicio de urgencias se le realiza nuevamente una TAC la cual se documenta normal; así como una punción lumbar. El análisis del líquido cefalorraquídeo (LCR) mostró los siguientes hallazgos: 33 leucocitos/mm3 (95% linfocitos); glucosa 50 mg/dl, y proteínas 39 mg/dl. La serología para VIH se reportó como negativa. Con base en estos resultados, se consideró la posibilidad diagnóstica de encefalitis herpética, por lo que se inició de forma empírica tratamiento con aciclovir. Posteriormente, la paciente presenta insuficiencia respiratoria que conlleva la necesidad de ventilación mecánica por lo que requirió traslado a la unidad de cuidados intensivos.
La paciente persiste con inestabilidad autonómica por lo que se analizan muestras en suero y LCR en busca de una lista extensa de agentes infecciosos, todos los cuales tuvieron resultados negativos por lo que se suspendió el tratamiento antiviral. El perfil de autoinmunidad (anticuerpos antinucleares, anti-DNA, anti-SSA, anti-SSB y anti-RNP) también fue reportado normal. Se completan los estudios de neuroimagen como resonancia magnética de reportada como normal, angiotomografía computarizada sin datos de vasculitis y tomografía en fase venosa sin datos de trombosis y un electroencefalograma en el cual no se observan paroxismos epilépticos. Durante su hospitalización, se decide realizar ecografía transvaginal que mostró masa ecogénica en ovario derecho por la cual se le realiza ooforectomía derecha y posteriormente la histología reveló un teratoma ovárico.
La paciente comenzó a recibir inmunoterapia al momento de la resección del teratoma. Primero fue tratada con un ciclo de inmunoglobulina intravenosa por 5 días, seguido de un ciclo de metilprednisolona. En ese momento se reportan los anticuerpos anti-NMDA en líquido cefalorraquídeo positivos por lo que se comienza plasmaféresis asociado a 3 líneas de medicamentos anticonvulsivantes. Posterior a las 10 sesiones de plasmaféresis, la paciente persiste con discinesias orolinguofaciales, mirada fija, mutismo, rigidez, posturas catatónicas y disautonomía, por lo que se agrega tratamiento con lorazepam. A los 2 meses aproximadamente de admisión, se inicia tratamiento con rituximab, del cual completa 4 dosis, obteniéndose una excelente evolución clínica. La paciente pudo ser dada de alta en adecuada condición general, alerta, orientada, sin alteración en el habla, sin crisis convulsivas y sin movimientos anormales.
Discusión
Debido a que el descubrimiento de la encefalitis anti-NMDAR es reciente, su incidencia es todavía poco conocida. Estudios en Holanda la estiman en 2-3 casos por millón de habitantes; sin embargo, se encuentran corriendo estudios en España, donde hasta el momento parece ser que la incidencia es mayor 5.
Un estudio sobre la etiología de las encefalitis en el Reino Unido mostró que la encefalitis anti-NMDAR era la segunda causa más frecuente de encefalitis autoinmune (detrás de la encefalomielitis aguda diseminada); la primera por anticuerpos anti neuronales5.
Las personas con encefalitis anti-NMDAR suelen ser jóvenes (edad media de presentación es 23 años) y predomina en el sexo femenino con relación 4:1.4,5. En el caso presentado, la paciente calza dentro de este rango de edad.
La asociación de la encefalitis anti-NMDAR con tumores depende de la edad y el sexo, siendo el teratoma de ovario el tumor más frecuente; cincuenta y seis por ciento de las pacientes mayores de 18 años tienen teratomas de ovario uni o bilaterales que contienen tejido nervioso, sin embargo, menos de un 9% de las pacientes menores de 14 años tienen teratomas de ovario5. Con base en lo descrito y en consonancia con el cuadro clínico fue que a esta paciente se le realizó el cribado sistemático de teratomas de ovario mediante ecografía transvaginal; donde se logró documentar la presencia del teratoma ovárico.
En cuanto a la clínica, muchos pacientes comienzan con un cuadro prodrómico pseudoviral con cefalea o fiebre, que evoluciona en los días sucesivos hacia un síndrome multifásico y progresivo que recuerda de manera predecible al provocado por los fármacos antagonistas no competitivos del NMDAR (como la ketamina o la fenciclidina), lo cual facilita su reconocimiento5,6.
Varios días después del cuadro prodrómico, la mayoría de los pacientes desarrollan distintos síntomas psiquiátricos que incluyen por ejemplo ansiedad, insomnio, cambios de personalidad, alucinaciones, ideas paranoides, conducta aberrante, agitación extrema o psicosis. El habla puede estar acelerada, pero más comúnmente hay una reducción progresiva del lenguaje verbal hasta una situación de mutismo5; todo ello en consonancia con la evolución clínica mostrada por esta paciente.
Estas manifestaciones psiquiátricas pueden mostrarse aisladas durante días o semanas, pero en general pasan a asociarse a alteraciones del movimiento tales como: discinesias (típicamente orofaciales, de tronco y extremidades), coreoatetosis, distonía, rigidez y en ocasiones opistótonos. En la mayoría de los pacientes, estos síntomas se acompañan de alteraciones autonómicas que pueden incluir hipertermia, taquicardia, sialorrea, fluctuaciones de la presión arterial y menos frecuente, bradicardia (con pausas cardíacas que pueden requerir de un marcapasos transitorio). Durante la enfermedad, los episodios de agitación suelen alternar con estados catatónicos y el cuadro clínico puede acabar en coma. El 50% de los pacientes necesitan soporte ventilatorio mecánico debido a hipoventilación central, tal como el caso presentado que requirió cuidados de terapia intensiva5,7.
Las alteraciones cognitivas y de memoria se manifiestan desde fases precoces de la enfermedad, pero pueden ser difíciles de explorar debido a la presencia de episodios de agitación y falta de colaboración de los pacientes. Las crisis epilépticas, parciales o generalizadas, pueden presentarse en cualquier momento de las fases iniciales de la enfermedad8.
Durante la exploración neurológica es frecuente detectar respuestas disociadas a estímulos diversos; por ejemplo, el paciente en estado catatónico parece oponerse a la apertura ocular, pero no responde a estímulos dolorosos intensos. Estas respuestas son similares a las producidas por antagonistas farmacológicos del NMDAR. La figura 1 muestra la progresión esperable de la enfermedad.
Solo el 35% de los pacientes tienen alteraciones en la resonancia magnética (RM) cerebral, las cuales son visibles en secuencias de atenuación de fluidos (FLAIR), afectan a regiones corticales (cerebrales, cerebelosas) o subcorticales, y pueden captar contraste de manera discreta o transitoria. Aunque no se realizan de manera rutinaria, estudios mediante una tomografìa por emisión de positrones (PET) muestran un gradiente frontooccipital del metabolismo cerebral de la glucosa aumentado a nivel frontolímbico y parietal, y reducido a nivel occipital, que se correlaciona con la gravedad de la enfermedad5,9.
El LCR muestra una pleocitosis moderada en el 80% de los pacientes, hiperproteinorraquia en el 30% y bandas oligoclonales en el 60%. En las fases iniciales de la enfermedad, los estudios de rutina del LCR pueden ser aparentemente normales; sin embargo, todos los pacientes tienen niveles altos de anticuerpos anti-NMDAR. El primer análisis del líquido cefalorraquídeo realizado a la paciente, mostró únicamente pleocitosis con anticuerpos anti-NMDA positivos.
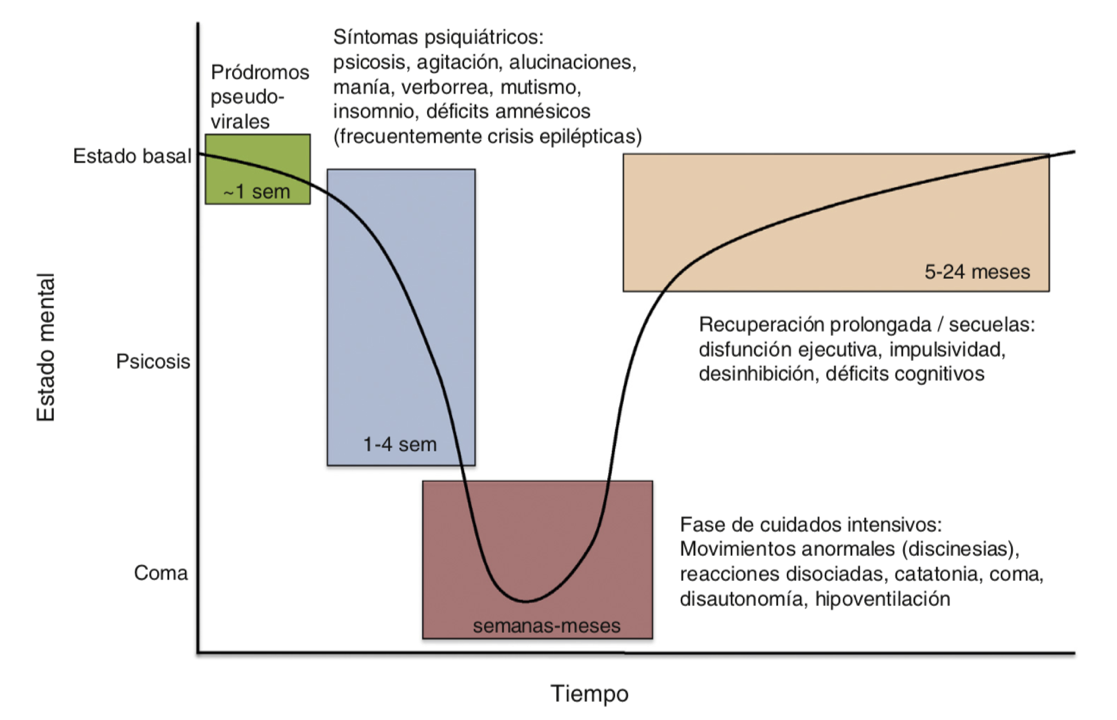
Figura 1. Progresión esperable de la enfermedad.
Fuente: Guasp et al5
El electroencefalograma (EEG) muestra una actividad enlentecida y desorganizada, que no se correlaciona con la mayoría de los movimientos anormales ni mejora con fármacos antiepilépticos. Además de esta actividad enlentecida (ondas theta o delta), los registros pueden mostrar actividad epiléptica. Aproximadamente, un tercio de los pacientes desarrollan un patrón conocido como extreme delta brush (actividad delta rítmica continua a 1-3 Hz con actividad beta a 20-30 Hz superimpuesta sobre cada onda delta, de forma simétrica, sincrónica y difusa), que se asocia a cuadros clínicos más prolongados y graves9. En el caso presentado, la monitorización con EEG mostró siempre actividad enlentecida sin paroxismos epilépticos.
Con respecto a los criterios diagnósticos de encefalitis por anticuerpos anti-NMDAR, se puede decir que, en el caso presentado, se cumplieron los siguientes criterios5:
· De instauración rápida:
o Alteración cognitivo-conductual o síntomas psiquiátricos.
o Trastorno del lenguaje (discurso verborreico al inicio y posteriormente mutismo).
o Movimientos anormales, discinesias, rigidez.
o Disminución del nivel de consciencia.
o Disfunción autonómica o hipoventilación central.
· Pruebas complementarias:
o EEG anormal (enlentecimiento sin delta brush).
o Líquido cefalorraquídeo con pleocitosis .
· Diagnóstico definitivo: presencia de anticuerpos anti-NMDAR en LCR.
Dada la ausencia de estudios prospectivos y aleatorizados, las decisiones terapéuticas deben ser individualizadas y considerar aspectos como la edad de la paciente, la presencia del tumor y la gravedad de la enfermedad. Sobre la base de estudios observacionales y la experiencia clínica de grupos de expertos, se recomienda iniciar el tratamiento en forma precoz con metilprednisolona por vía intravenosa (1 g diario durante 5 días en adultos) asociado a IgG por vía intravenosa (IGIV;400 mg/kg de peso al día durante 5 días) o recambio plasmático, junto a la resección quirúrgica completa del tumor cuando se encuentra5. Aunque se desconoce cuál, si la IGIV o el recambio plasmático, posee mayor efectividad, se tiende a prescribir IGIV debido a su mayor comodidad de administración, preferentemente en edades pediátricas con cuadros de discinesias graves, estados de agitación o en pacientes críticos con inestabilidad autonómica. Si no hay respuesta, se recomienda proceder a terapias inmunodepresoras de segunda línea, incluyendo rituximab, ciclofosfamida, o ambos combinados. En este caso, se inició con el tratamiento de primera línea, sin embargo, al no obtenerse respuesta favorable se procedió a terapia de segunda línea con rituximab, siendo la evolución clínica plausible desde la primera dosis.
Una aproximación cada vez más defendida, no únicamente para los casos graves, sino de forma sistemática en todos los pacientes, consiste en la inclusión del rituximab en las terapias de primera línea (glucocorticoides, IGIV o recambio plasmático) a raíz del efecto beneficioso observado sobre las tasas de recurrencia10.
La recuperación suele producirse en orden inverso a la presentación de los síntomas: primero, a medida que se estabilizan las funciones autonómicas, los pacientes despiertan del coma, recuperan la respiración espontánea y ceden las discinesias; progresivamente recuperan el nivel de consciencia, mejorando la interacción con el medio paralelamente a la recuperación de las funciones verbales. Durante este periodo, los pacientes pueden presentar agitación o episodios psiquiátricos aislados parecidos a los descritos en el comienzo. Cuando se consigue una mejoría clínica notable, la mayoría de los pacientes continúan evolucionando favorablemente a lo largo de del tiempo hasta la recuperación completa5. No obstante, la conducta social y las funciones ejecutivas son normalmente las últimas en mejorar, su resolución puede ser incompleta o prolongarse; son más habituales y graves conforme se retrasa el tratamiento de la enfermedad. Se han descrito casos de recuperación tras 10-14 meses de afectación grave de la enfermedad, incluso habiendo requerido ventilación mecánica y soporte hemodinámico prolongados.
La mayoría de estudios describen como factores predictores de buen pronóstico el inicio precoz de la inmunoterapia y la ausencia de ingreso en unidades de cuidados intensivos (señalando de esta manera las formas menos graves de la enfermedad). En el grupo de pacientes mayores de 45 años, la enfermedad es menos agresiva, pero el pronóstico no suele ser tan favorable como en los jóvenes, lo cual se ha atribuido a mayores retrasos diagnósticos y posiblemente, a una menor reserva de recuperación cognitiva en pacientes de mayor edad.
En cuanto al riesgo de recidiva de la encefalitis, se estima entre el 10-25%, a veces bastantes años después de la resolución del primer episodio. Las recidivas son más frecuentes en aquellos casos que no recibieron tratamiento del tumor o inmunoterapia precoz durante el primer episodio y su intervención terapéutica es similar al de los episodios iniciales10.
Conclusión
La encefalitis por anti-NMDAR, aunque descrita recientemente, forma parte de las encefalitis límbicas mediadas inmunológicamente y actualmente se considera tratable. La presencia de un cuadro caracterizado por síntomas neuropsiquiátricos, convulsiones y movimientos anormales debe hacer sospechar de la posibilidad de una encefalitis por anti-NMDAR, principalmente si presenta fases identificables, como la prodrómica, psicótica, discinética y de recuperación gradual. El pronóstico en términos generales es bueno gracias a una adecuada respuesta a la inmunoterapia supresora.
Referencias bibliográficas