Rehabilitación respiratoria en cáncer pulmonar: una propuesta de algoritmo de evaluación e intervención/ Alcantar-Correa J. y cols.
ISSN 2215-5562. Rev.Ter. Enero-Junio de 2020; Vol. 14 N°1: 24-37
ARTÍCULO DE REVISIÓN
Rehabilitación respiratoria en cáncer pulmonar: una propuesta de algoritmo de evaluación e intervención
Respiratory rehabilitation in lung cancer:
a proposal for an evaluation and intervention algorithm
Autores: Josué Richard Alcantar Correa1,3, Óscar Gerardo Arrieta Rodríguez1, Marisol Arroyo Hernández1, Ignacio Andrés Capparelli,2, Coral Leonor Blé Magaña1,3, Zoé Hernández Gracian1, Sandra Ortiz Romero1, María Fernanda Casares Thomain,3, Eva Estefanía Reygadas,3, Jassiby Lineth Cervantes3, Sandra Sánchez Marín4, Yaneth Caviativa Castro4, Adriana Benavides-Lara5.
Filiación:
1 Instituto Nacional de Cancerología. Ciudad de México, México.
2 Hospital de Rehabilitación Respiratoria María Ferrer. Buenos Aires. Argentina.
3 Universidad del Valle de México. Ciudad de México, México.
4 Universidad Manuela Beltrán. Bogotá, Colombia.
5 Universidad Santa Paula. San José, Costa Rica.
Correspondencia: Josué Richard Alcantar Correa. Correo electrónico: richard.alcantar.incan@gmail.com .
Forma de citar: Alcantar Correa JR, Arrieta Rodríguez OG, Arroyo Hernández M, Capparelli IA, Blé Magaña CL, Hernández Gracian Z, et al. Rehabilitación respiratoria en cáncer pulmonar: una propuesta de algoritmo de evaluación e intervención. Rev Ter. 2020;14(1):24-37
Financiamiento: Ninguno.
Fecha de envío: 06 enero de 2020
Fecha de aceptación: 26 de enero 2020
Declaración de Conflictos de interés: Ninguno.
Abreviaturas: CVRS: Calidad de Vida Relacionada con la Salud; EPOC: Enfermedad Pulmonar Obstructiva Crónica; NSCLC: Cáncer de Células No Pequeñas.; RP: Rehabilitación Pulmonar.
RESUMEN
Introducción: La rehabilitación pulmonar consiste en una intervención multidisciplinaria destinada a mejorar los síntomas respiratorios, la tolerancia al ejercicio y por consiguiente la calidad de vida relacionada con la salud en pacientes con enfermedades respiratorias crónicas; considerándose el Cáncer Pulmonar, una de estas. Objetivo: Establecer la relevancia de la rehabilitación pulmonar, además de facilitar la creación de programas de rehabilitación enfocados en los pacientes con cáncer pulmonar mediante la propuesta de un algoritmo de evaluación e intervención, utilizado en el Instituto Nacional de Cancerología de México. Materiales y métodos: Estudios descriptivo de revisión bibliográfica tomando como fuentes recursos digitales tales como Google Académico, PubMed y Reveu des Maladies. La búsqueda se llevó a cabo tomando como descriptores las palabras “Rehabilitación Pulmonar” OR “Terapia Respiratoria” OR “Programa de Rehabilitación Pulmonar” OR “Rehabilitación Cardiorrespiratoria” AND “Cáncer de pulmón” OR “lobectomía” AND “calidad de vida”; se incluyeron artículos publicados entre los años de 2009 y 2019, en idiomas español, inglés y francés. Basados en la evidencia publicada se propusieron algoritmos de evaluación e intervención de rehabilitación pulmonar para pacientes con cáncer de pulmón. Resultados: La implementación de un programa enfocado en la rehabilitación pulmonar resulta de vital importancia para el abordaje de cualquier paciente que presente una patología pulmonar crónica, ya que los beneficios de la misma de observan desde el corto plazo y permite a los pacientes reintegrarse a sus actividades cotidianas, lo que mejora su calidad de vida y ralentiza la progresión de la enfermedad, disminuyendo de este modo las tasas de morbi-mortalidad. Esto puede verificarse mediante la monitorización y valoración constante de los pacientes. Un programa de rehabilitación pulmonar debe estar acompañado de una valoración integral la cual permita conocer el punto de partida así como valorar el avance del paciente, la literatura sugiere que este tipo de programa debe tener mínimo 3 meses de duración, englobando actividad física enfocada al fortalecimiento así como trabajo cardiovascular y deberá ser llevada a cabo por un equipo interdisciplinario. En este artículo se propone el algoritmo de Rehabilitación Pulmonar utilizado en el Instituto Nacional de Cancerología de México, el cual consiste en un programa de 3 meses (posterior a una valoración inicial); durante los cuales el paciente llevará a cabo 3 días de actividad física aeróbica y anaeróbica dosificada, aumentando la carga mensualmente, para concluir el trimestre con una revaloración. Conclusiones: La rehabilitación pulmonar ha probado ser de gran utilidad para el manejo de pacientes con patologías pulmonares crónicas, valdría la pena realizar programas especializados en pacientes con cáncer pulmonar.
Palabras claves: Enfermedad Pulmonar Obstructiva Crónica, Cáncer Pulmonar, Cáncer de Células No Pequeñas, Calidad de Vida.
ABSTRACT
Introduction: Pulmonary rehabilitation is a multidisciplinary intervention, which main goals are to lessen respiratory symptoms, augment exercise tolerance and, therefore, enhance health related life quality on patients with chronic pulmonary diseases, such as Lung Cancer. Objective: To establish the relevance of pulmonary rehabilitation, facilitate the construction of rehab programs that are focused on oncology patients, this with the creation of evaluation and intervention algorithms, all of this within the walls of the National Cancer Institute. Materials and methods: Descriptive study of a bibliographic review taking in account resources as: Academic Google, PubMed, Reveu des Maladies and some others. For the online research the keywords were “pulmonary rehabilitation”, “respiratory therapy”, “pulmonary rehabilitation program” and “cardiovascular and pulmonary rehabilitation”, all of them published between 2009 and 2019, written in Spanish, English or French. Based on this research we proposed evaluation and intervention algorithms for lung cancer patients. Results: The insertion of a specialized pulmonary rehabilitation program can be highly significant with the outcomes of patients with Chronic pulmonary. This can be notices on short term by the patient (who retakes activities and reintegrates within his environment) and their family. The program also slows down the progression of the pathology, therefore diminishing sickness and mortality rates. This can be checked out with close monitoring and assessment of the patient. A pulmonary rehabilitation program must come with a full assessment, so we can track down the progression or regression of the patient, bibliography suggests that this assessments should be performed at least once every three months. In this review we present a suggestion for a pulmonary rehabilitation program for three months, within this period of time the patient will have a physical activity program that takes in account cardiovascular activity as much as strength exercise, all of this supervised by an interdisciplinary team; every month the dosage exercise will be adjusted and, at the end of the third month there will be a reevaluation. Conclusions: Pulmonary rehabilitation has proved to be an excellent source for the management of patients with Chronic Pulmonary Diseases, it would be promising to take this new programs into practice.
Keywords: Chronic Obstructive Pulmonary Disease, Lung Cancer, Non-Small Cell Lung Cancer, Quality of Life.
INTRODUCCIÓN
La rehabilitación pulmonar (RP) consiste en una intervención multidisciplinaria destinada a mejorar los síntomas, la tolerancia al ejercicio y la calidad de vida relacionada con la salud (CVRS) de pacientes con enfermedades respiratorias crónicas. Existe una gran cantidad de trabajos científicos que le otorgan un alto nivel de evidencia a la RP; no solo en pacientes con Enfermedad Pulmonar Obstructiva Crónica (EPOC)1, sino también en pacientes con otras patologías como: Enfermedad Pulmonar Intersticial (EPI)2, Bronquiectasias3, Fibrosis Quistica4, pre y post trasplante pulmonar5, entre otras. A pesar de que los pacientes con cáncer pulmonar se benefician ampliamente con esta intervención sin importar el tipo de tratamiento que estén llevando (quimioterapia, radioterapia o abordaje quirúrgico), existe poca evidencia en torno a la RP, debido a la cantidad de trabajos de investigación publicados; sin embargo, sigue siendo altamente recomendable6.
La presente revisión trata sobre la relevancia de la RP en pacientes con cáncer pulmonar, así como su evaluación y abordaje; el cual se enfocará a la etapa quirúrgica en la que se encuentren (prequirúrgico y postquirúrgico). Además, plantea la RP de pacientes no candidatos a cirugía, los cuales recibirán radioterapia y/o quimioterapia. Finalmente, describe y analiza las limitaciones que pueden presentarse durante el tratamiento de estos pacientes, ya sea por derivación, adherencia o resultados.
METODOLOGÍA
Se realizó un estudio de revisión bibliográfica de tipo cualitativo. Se incluyeron los ensayos clínicos, estudios de caso, revisiones bibliográficas y estudios observacionales, además de guías de práctica clínica, publicados entre el año 2010 y 2018 en idioma inglés, español y francés.
La búsqueda se llevó a cabo en Google Académico, PubMed y Reveu des Maladies, tomando como descriptores las palabras “Rehabilitación Pulmonar” OR “Terapia Respiratoria” OR “Programa de Rehabilitación Pulmonar” OR “Rehabilitación Cardiorrespiratoria” AND “Cáncer de pulmón” OR “lobectomía” AND “Calidad de vida”. Los 80 artículos resultantes fueron revisados tomando en cuenta títulos y resumen para valorar su calidad y pertinencia con el tema, además de descartar los artículos repetidos, logrando descartar 34 de ellos. Los restantes fueron leídos en texto completo y se descartaron 10 adicionales, tomando como criterios de exclusión el que dichos artículos no contaran con mínimo 3 pruebas de valoración de función pulmonar tales como Espirometría (pre y postquirúrgico), Prueba de Caminata, DLCO y Oscilometría. También se tomó en consideración que incluyera la evaluación de la calidad de vida. La calidad de los estudios fue determinada utilizando criterios de calidad (aceptabilidad y repetitividad) de las pruebas realizadas a los pacientes, que los resultados tuvieran relación con el Límite Inferior a la Normalidad (LIN) según el grupo poblacional.
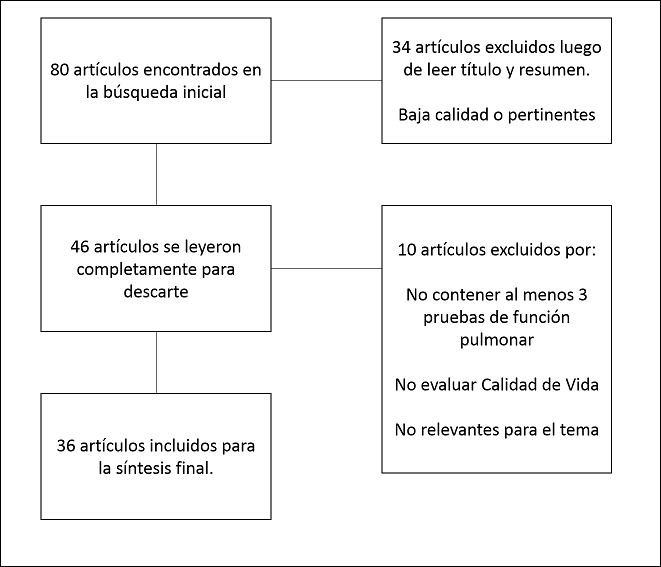
Figura 1. Algoritmo de búsqueda, selección y extracción de la información
RESULTADOS
Se incluyeron un total de 36 artículos; la figura 1 detalla el flujo de búsqueda, selección y extracción de la información. De acuerdo con los niveles de evidencia según Sackett7, los artículos incluidos fueron: 5 (13%) de nivel 1, 5 (13%) de nivel 2, 3 (8%) de nivel 3, 10 (27%) de nivel 4 y 9 (25%) de nivel 5. Además se incluyeron cuatro Guías Clínicas (11%), una escala de valoración y un libro de anestesiología (2%).
Estos artículos abordan el impacto de la quimioterapia en todo tipo de pacientes oncológicos, la presencia de disnea así como la exacerbación de la misma en pacientes con cáncer de pulmón. También abordan la valoración, abordaje, tratamiento, pronóstico y resolución de pacientes con EPOC, resaltando la relevancia de la actividad física en los mismos. Se incluyen pruebas de valoración de la función pulmonar que permitieron monitorear el deterioro o avance de los pacientes sometidos a programas de rehabilitación, sin embargo, se observó que en estos mismos artículos a pesar de describir los beneficios de un programa de rehabilitación no menciona a detalle cómo debe ser llevado a cabo dicho programa y no se engloban todas las pruebas funcionales que se le deben aplicar a los pacientes. Por lo tanto, se propone un algoritmo de valoración y tratamiento (en rehabilitación pulmonar) para los pacientes con cáncer de pulmón.
Rol de la RP en pacientes con cáncer de pulmón.
De los distintos tipos de cáncer pulmonar, el cáncer de células no pequeñas (NSCLC, por sus siglas en inglés) es uno de los más comunes. Cada año más de 1,6 millones de diagnósticos de NSCLC se hacen en todo el mundo y se espera que el número aumente en un futuro cercano8. La mortalidad en estos pacientes es muy alta, mayor aún debido a la ausencia de terapia; la evidencia sugiere que los pacientes que reciben un tratamiento adecuado y oportuno tienen un mejor pronóstico10,11.
Cuando el paciente es candidato, la resección quirúrgica es el tratamiento determinado. A pesar de que posee efectos curativos, los pacientes sometidos a esta intervención presentarán síntomas como disnea, déficit ventilatorio y/o debilidad muscular (lo cual ocasiona intolerancia a la actividad física), así como ansiedad y/o depresión, lo que repercute disminuyendo la CVRS12. Otro aspecto crucial para tomar en cuenta es la relación frecuente entre el NSCLC y la EPOC, ya que, ésta última se presenta en el 73% de los hombres y el 53% de las mujeres con NSCLC13.
Cuando la elección terapéutica es quimioterapia y/o radioterapia, los pacientes presentan debilidad muscular, fatiga, disnea, pérdida de peso y tos, lo que repercute emocionalmente y afecta la vida de los pacientes14.
Los componentes centrales de la RP son: el entrenamiento físico, la educación para el automanejo y el estímulo de cambios de comportamiento hacia estilos de vida saludable sostenibles a largo plazo15. La evaluación exhaustiva de cada paciente y la aplicación de estos componentes, tienen por objetivo mejorar la condición física, aliviar los síntomas y reducir las complicaciones derivadas de la terapia farmacológica y/o quirúrgica.
A continuación se detallan los diferentes ámbitos que componen la evaluación integral de cada paciente:
Evaluación funcional respiratoria
La evaluación funcional respiratoria es parte fundamental del abordaje inicial de los pacientes con cáncer de pulmón. La espirometría forzada es un estudio simple y accesible que demuestra si los pacientes poseen asociada una obstrucción al flujo espiratorio y su severidad a través del volumen espiratorio forzado en el primer segundo (VEF1)16. La medición de volúmenes pulmonares permite establecer defectos ventilatorios restrictivos, atrapamiento aéreo y/o hiperinsuflación. La medición de dilución de monóxido de carbono (DLCO) permite establecer el lecho vascular pulmonar funcional y se relaciona con la capacidad de difusión de oxígeno17. Estas evaluaciones son de gran importancia para establecer el riesgo quirúrgico18 (Figura 2).
La medición de presiones bucales máximas inspiratorias y espiratoria máxima (Pimax y Pemax respectivamente) permiten establecer la posible debilidad de los músculos inspiratorios y espiratorios, lo que tiene relación con las complicaciones peri y postoperatorias19.
Evaluación de la tolerancia al ejercicio
Como muestra la Figura 2, la tolerancia al ejercicio, medida a través de un Test de Ejercicio Cardiopulmonar (TECP), forma parte de la evaluación del riesgo quirúrgico al considerar variables metabólicas como el consumo de oxígeno máximo (VO2 Max). Además, este estudio puede determinar si la causa de la limitación es de origen ventilatorio, cardiovascular o si es producto de un mal acondicionamiento físico20.
La prueba de caminata de carga progresiva o Incremental Walking Shuttle Test (IWST), también puede utilizarse para evaluar la tolerancia al ejercicio21. Es una prueba simple y bien estandarizada22.
En el contexto de la rehabilitación el test de marcha de seis minutos (TM6M), es una evaluación simple y bien estandarizada para evaluar la condición física general23. Permite establecer los metros recorridos antes y después de una intervención y ha demostrado ser sensible a los programas de RP24.
En pacientes que poseen un VEF1 y DLCO entre el 30 y 60%, que logren más de 400 m en el IWST o 22 m en el test de escalera, no requerirán realizar un TECP, por presentar un riesgo quirúrgico bajo.
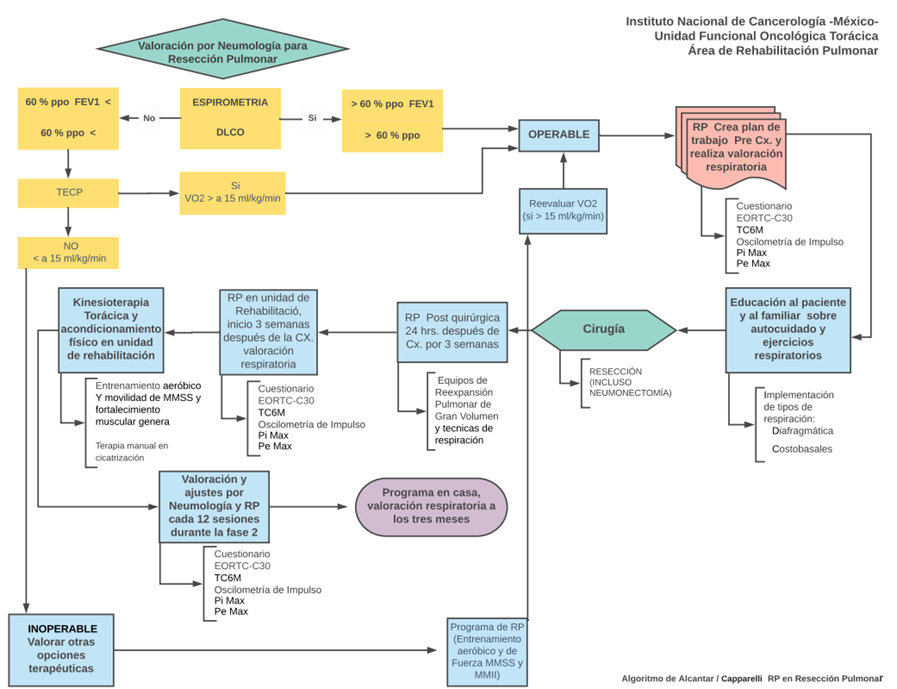
Figura 2: Algoritmo de evaluación de riesgo quirúrgico para toracotomía y resección anatómica mayor (lobectomía o mayor). Instituto Cancerología de México.
Fuente: Basado en Butterworth et al25
Evaluación de la disnea
Como ya se ha mencionado, los pacientes con cáncer de pulmón suelen presentar disnea durante su enfermedad o tratamiento. Por lo tanto, evaluarla toma un carácter importante al momento de ingresar al paciente al programa de RP y al monitorear sus resultados.
La escala de disnea más utilizada para evaluar a pacientes con patologías respiratorias crónicas es la escala modificada de la Medical Research Council (mMRC) 27 (Figura 3). Ésta es sencilla y fácil de aplicar: Se asigna un valor de 0 a 4, siendo el 4 el que representa más disnea (al vestirse o desvestirse o no puede salir de su casa por disnea) y el 0 la menor posible (Presenta disnea solo en ejercicio extenuante).

Figura 3: Escala de la disnea modificada del Medical Research Council 27
Evaluación de la calidad de vida relacionada con la salud
Dentro de la valoración de la Calidad de Vida, se encuentran dos escalas que han sido clínicamente aceptadas para pacientes oncológicos, la de Karnovsky y la ECOG, ambas escalas nos ayudan a medir la capacidad funcional28. Sin embargo, suelen ser pruebas de carácter subjetivo y tampoco expresan con precisión la función respiratoria, infra o supra-valorando el resultado.
En el Instituto Nacional de Cancerología de México (IN-CAN), la CVRS se valora a través de los cuestionarios QLQ C30 (versión 3)28 y EORTC QLQ - LC1328.
Estos cuestionarios valoran aspectos específicos cotidianos de pacientes con cáncer por lo que resultan de primera elección. Otra opción es utilizar los cuestionarios clásicos utilizados en pacientes con EPOC que concurren a un programa de RP. El cuestionario Saint George (SGRQ)28, el cuestionario respiratorio crónico (CRQ)28 y el COPD Assesment Test (CAT)29, son algunos de ellos. Estos han demostrado ser válidos y sensibles a los cambios de la CVRS luego de la rehabilitación30.
Evaluación psicológica
Anteriormente, se mencionó que la ansiedad y/o depresión son síntomas comunes en los pacientes con cáncer de pulmón. La valoración inicial con escalas validadas, como por ejemplo la escala de ansiedad y depresión (HAD), son de utilidad para detectar y derivar al equipo especializado de forma oportuna, a aquellos pacientes que presenten síntomas mayores30.
Evaluación Nutricional
Dado que los pacientes con cáncer suelen presentar pérdida de peso debido a que el gasto energético incrementa y los requerimientos nutricionales no suelen ser cubiertos en su totalidad durante el transcurso de la enfermedad, su evaluación, seguimiento e intervención, toma una gran importancia. Algunos índices, como el índice de masa corporal (IMC), o el índice de masa magra (IMM), también pueden ser utilizados. Ya que el estado nutricional tiene relevancia e influye sobre el rendimiento físico. Es importante tomar en cuenta que el abordaje de los pacientes debe ser individual, orientado a las necesidades de cada uno.
Rehabilitación en pacientes prequirúrgicos.
La capacidad física de los pacientes que se sometan a resección quirúrgica es un factor pronóstico de morbi-mortalidad. Será además determinante para aquellos que no alcancen un consumo de O2 Máximo mayor a 10 ml/kg/min o < al 35% del predicho, dado que presentarían un alto riesgo perioperatorio18.
Los entrenamientos aeróbicos que tienen como objetivo mejorar el VO2Max, han demostrado que logran disminuir el riesgo quirúrgico, de tal manera que pacientes que no eran candidatos para cirugía, puedan ser operados con éxito31.
Debido a que las cirugías se programan precozmente, con respecto al momento de diagnóstico32, los programas de RP deberán ser cortos, teniendo una duración aproximada de 4 semanas.
Como ya se ha mencionado, la capacidad física del paciente tiene una relación directa con su pronóstico de morbi-mortalidad, por lo que resulta evidente la necesidad de realizar un programa de acondicionamiento físico, en el cual se englobarán ejercicios de coordinación, propiocepción, equilibrio, eficiencia en los movimientos y gasto metabólico para finalmente realizar un trabajo activo-resistido, permitiendo que el paciente entre a cirugía en un estado físico óptimo.
Este programa se llevará a cabo durante un mes, tomando como punto de referencia las cuatro semanas previas a la fecha programada de cirugía.
El paciente asistirá a terapia al menos tres veces por semana, además de llevar a cabo un plan de adaptación en casa.
Rehabilitación Pulmonar en pacientes postquirúrgicos
Con base en lo anterior, y teniendo en consideración que los pacientes con cáncer pulmonar sometidos a lobectomía presentarán una disminución en su tolerancia al ejercicio; se debe tener siempre presente que ésta condición es de carácter predominante e invalidante. La disnea, la fatiga y la depresión también son parte de la sintomatología del individuo; así como las complicaciones posoperatorias (alteración en la mecánica ventilatoria y de la tos por disfunción diafragmática, alteraciones en la relación ventilación perfusión (V/Q) por contusión en el pulmón adyacente y atelectasias vinculadas a la disminución posoperatoria de volúmenes pulmonares)32.
Como ya se mencionó, los pacientes con NSCLC generalmente presentan síntomas similares a los relacionados con la EPOC (disnea, capacidad de ejercicio reducida, angustia y deterioro de la calidad de vida)33. Sin embargo, en los pacientes con cáncer de pulmón se desconocen los mecanismos que generan la enfermedad y sus consecuencias. Mientras que en la EPOC se tienen bien identificados los mecanismos biológicos que desencadenan la patología, las alteraciones anatómicas, fisiológicas y bioquímicas que generan la disfunción muscular, así como las repercusiones que la inactividad, el uso de corticoides, la inflamación sistémica y el estrés oxidativo tienen en los pacientes28.
La RP ha sido probada para enfermedades distintas de la EPOC34, como el NSCLC, considerando que estos pacientes presentan patrones comparables de deterioro en la función respiratoria y similar síntomas a los de pacientes con EPOC28.
Esquema de un programa de Rehabilitación Respiratoria: propuesta del Instituto Nacional de Cancerología, Unidad Funcional de Oncología torácica-área de Rehabilitación Pulmonar
El programa de rehabilitación pulmonar en la Unidad Funcional de Oncología Torácica surge a partir de la necesidad de integrar a los pacientes con cáncer de pulmón, así como a todos aquellos pacientes oncológicos que presentan problemas respiratorios/ventilatorios, en un programa de rehabilitación especializado, esto con la finalidad de: mejorar su sintomatología, acondicionar al paciente para una cirugía, reacondicionarlo secundario a una cirugía o volver al paciente un candidato viable de cirugía en caso de ser posible (Figura 4).
La presente propuesta surge a partir de la investigación exhaustiva, revisión bibliográfica y trabajo empírico (el cual ha probado tener buenos resultados para los pacientes) realizado en el Área de Rehabilitación Pulmonar. Actualmente, así es como se aborda a los pacientes en el Instituto Nacional de Cancerología en la ya mencionada Unidad Funcional de Oncología Torácica.
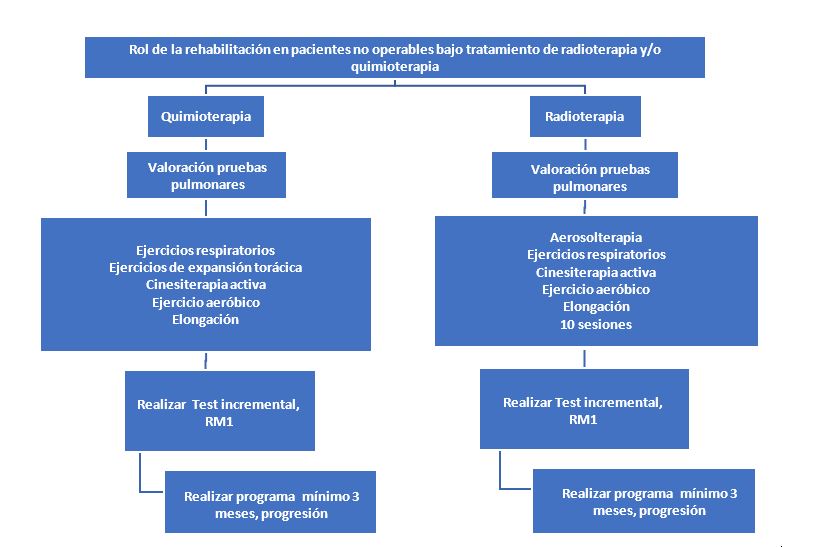
Figura 4. Esquema de tratamiento para pacientes que reciben Quimioterapia y/o radioterapia.
Fuente: Elaboración propia de autores Alcantar R. / Capparelli I.
El programa de rehabilitación consiste en una planeación trimestral (Figura 5) durante la cual se realizará:
- Valoración inicial del paciente con pruebas de Espirometría, Caminata de 6 minutos, Oscilometría, DLCO, cuestionarios de Calidad de vida (QLQ30 y EORTC QLQ-LC1328,29) y pruebas de fuerza muscular (porcentaje de repetición máxima35,36).
- Enseñanza de ejercicios respiratorios (respiración diafragmática, costal superior/inferior, etc.)
- Programa de entrenamiento 3 días a la semana durante 4 semanas.
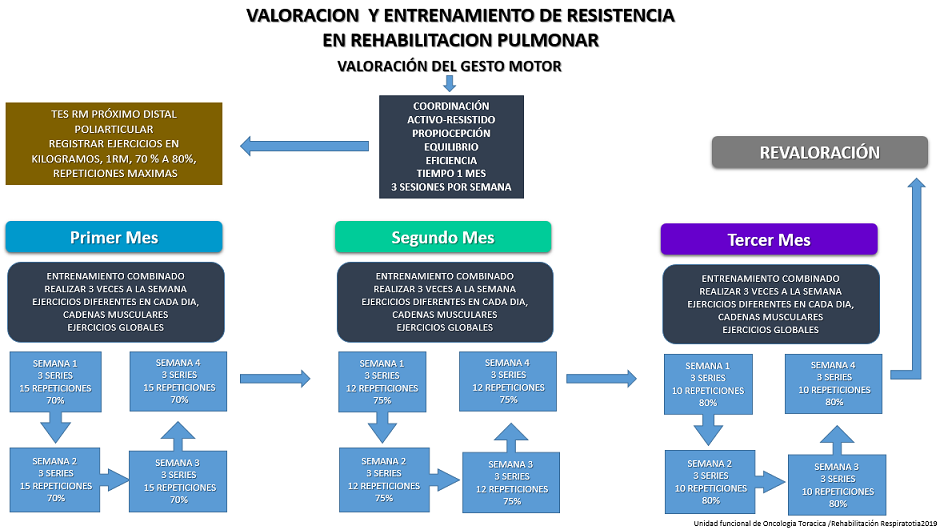
Figura 5. Programa de Rehabilitación Pulmonar. Tipo de entrenamiento y dosificación del ejercicio. Instituto de Cancerología de México.
Fuente: Elaboración Propia del autor Alcantar R.
Las sesiones de rehabilitación siempre deberán estar acompañadas de una sesión de calentamiento al inicio de la terapia y un periodo de enfriamiento al terminar la misma.
Comienza el segundo mes y se realiza el entrenamiento en las mismas pautas semanales, aumentando las repeticiones y modificando el porcentaje de carga.
Comienza el tercer mes y se realiza el entrenamiento en las mismas pautas semanales, aumentando las repeticiones y modificando el porcentaje de carga.
Revaloración del paciente, aplicando las mismas pruebas mencionadas en el paso 1.
La tabla 1 resume la valoración del paciente, su abordaje y la dosificación del ejercicio requerido, según los objetivos de la RP.Es importante considerar que, con el objetivo de mantener al paciente estimulado e interesado, los ejercicios se irán variando, siguiendo únicamente las pautas relativas a las repeticiones y la carga dosificada, pudiendo realizar cualquier ejercicio que trabaje dicha cadena muscular. Las repeticiones serán dosificadas en relación al 70% de la repetición máxima que logro realizar el paciente en su valoración inicial36.
Tabla 1. Objetivos, valoración, abordaje y dosificación de un Programa de Rehabilitación Pulmonar.
|
Objetivos |
Valoración |
Abordaje |
Dosificación |
|
Disminuir la sensación de disnea |
Escala de disnea modificada del Medical Research Counsil. |
Enseñanza de ejercicios respiratorios. |
10 repeticiones, series dependientes de la actividad a realizar |
|
Aumentar la función pulmonar |
Pruebas de Espirometría, Oscilometría y DLCO. |
Ejercicio cardiovascular. |
Ejercicio en cicloergómetro o banda sin fin. Dosificación secundaria a la valoración inicial. |
|
Mejorar prueba de Caminata de 6 minutos |
Prueba de Caminata de 6 minutos. |
Ejercicio cardiovascular. |
Ejercicio en cicloergómetro o banda sin fin. Dosificación secundaria a la valoración inicial. |
|
Aumentar Calidad de Vida Relacionada con la Salud |
Cuestionarios QLQ30 y EORTC QLQ-LC13. |
Ejercicio cardiovascular, elongación y fortalecimiento general (trabajo por cadenas musculares). |
Dosificación del ejercicio de fuerza según el RM del paciente. |
Barreras para la realización del plan de RP en pacientes con cáncer
Dentro de las barreras que encontramos para la realización de un programa de RP en pacientes con cáncer, podemos encontrarnos con dos escenarios principales: problemas intrínsecos del paciente y problemas extrínsecos. Los problemas intrínsecos contemplan que el paciente presente un trastorno psiquiátrico (conductas que limiten la colaboración o disponibilidad para participar en el programa), patologías cardiacas agudas o inestables, enfermedades del sistema locomotor.
Por otra parte, los problemas extrínsecos refieren a las dificultades financieras que pudiera presentar el paciente y/o su familia, falta de centros oncológicos cercanos al paciente, recursos limitados o inexistentes en el centro tratante y, finalmente, que el paciente pierda continuidad en el programa debido al tratamiento oncológico.
CONCLUSIONES
La RP ha probado ser de gran utilidad para los pacientes con cáncer de pulmón, sin importar el tipo de tratamiento que estén llevando. Sin embargo, para que la RP resulte eficaz, se debe de realizar una valoración integral del paciente, pues no abordarlo de manera completa puede suponer el fracaso de todo el plan de tratamiento, además de volver complicado el seguimiento del progreso o mermar el mismo.
Al llevarse adecuadamente el programa de entrenamiento, podrán observarse los resultados desde el primer mes de tratamiento. Estos serán tanto cuantificables por las pruebas diagnósticas como percibidos por el mismo paciente, quien notará la mejoría casi inmediata en su calidad de vida así como la disminución o alivio de la sintomatología.
Resulta pertinente mencionar que se debe incentivar la creación de estas áreas especializadas, pues no sólo los pacientes oncológicos pueden verse beneficiados por este tipo de programas. Sumado a ello, para los pacientes oncológicos resulta beneficioso el contar con más centros de rehabilitación, permitiendo de esta forma que den seguimiento a su tratamiento.
Finalizando, la RP multidisciplinaria es un tema de estudio sumamente vasto y virgen, abriendo la posibilidad a un campo nuevo de investigación, del cual podrían beneficiarse todo tipo de pacientes.
REFERENCIAS BIBLIOGRÁFICAS
- Ries AL, Bauldoff GS, Carlin BW, Casaburi R, Emery CF, Mahler DA, et al. Pulmonary Rehabilitation: Joint ACCP/AACVPR Evidence-Based Clinical Practice Guidelines. Chest 2007;131(5 Suppl):4S-42S. doi: 10.1378/chest.06-2418
- Ferlay J, Shin HR, Bray F, Forman D, Mathers C, Parkin DM. DM. GLOBOCAN 2008, Cancer Incidence and Mortality Worldwide: IARC Cancer Base No. 10. Lyon: International Agency for Research on Cancer; 2010.
- Australian Institute of Health and Welfare, Australasian Association of Cancer Registries AA. Cancer in Australia: an overview, 2008 [Internet]. Canberra: Australian Institute of Health and Welfare; 2008. Disponible en: https://www.aihw.gov.au/getmedia/98bf9bd8-4492-4465-9175-7efb886756cb/ca08.pdf.aspx?inline=true
- Australian Institute of Health and Welfare, Australasian Association of Cancer Registries AA. Cancer survival in Australia, 2006. Part 1: national summary statistics [Internet]. Canberra: Australian Institute of Health and Welfare; 2006. Disponible en: https://www.aihw.gov.au/getmedia/d6274ca6-74d7-43a9-aa30-f716912bd986/ca06.pdf.aspx?inline=true
- Australian Bureau of Statistics. 3303.0 Causes of death, Australia, 2004 [Internet]. Canberra: ABS; 2006. Disponible en: https://www.abs.gov.au/AUSSTATS/abs@.nsf/allprimarymainfeatures/3AA156BFD4C7E1E0CA25729D0010CB69?opendocument
- Pujol JL, Quantin X, Chakra M. Cardiorespiratory fitness in patients with advanced non-small cell lung cancer: why is this feature important to evaluate? Can it be improved? J Thorac Oncol. 2009;4(5):565-567. doi: 10.1097/JTO.0b013e3181a0d761
- Manterola Carlos D, Zavando Daniela M. Cómo interpretar los “Niveles de Evidencia” en los diferentes escenarios clínicos. Rev. Chil Cir. 2009;61(6):582-295. doi: 10.4067/S0718-40262009000600017
- Delgado Guay MO, Parsons HA, Li Z, Palmer LJ, Bruera E. Symptom distress, interventions, and outcomes of intensive care unit cancer patients referred to a palliative care consult team. Cancer. 2009;115(2):437-45. doi: 10.1002/cncr.24017
- Montazeri A, Milroy R, Hole D, McEwen J, Gillis C. How quality of life data contributes to our understanding of cancer patients’ experiences? A study of patients with lung cancer. Qual Life Res. 2003;12:157-66. doi: 10.1023/A:1022232624891
- Carlsen K, Jensen AB, Jacobsen E, Krasnik M, Johansen C. Psychosocial aspects of lung cancer. Lung Cancer. 2005;47(3):293-300. doi: 10.1016/j.lungcan.2004.08.002
- Degner L, Sloan J. Symptom distress in newly diagnosed ambulatory care patients and as a predictor of survival in lung cancer. J Pain Symptom Manage. 1995;10(6):423-31. doi: 10.1016/0885-3924(95)00056-5
- Tanaka K, Akechi T, Okuyama T, Nishiwaki Y, Uchitomi Y. Impact of dyspnea, pain, and fatigue on daily life activities in ambulatory patients with advanced lung cancer. J Pain Symptom Manage. 2002; 23(5):417-23. doi: 10.1016/s0885-3924(02)00376-7
- O’Driscoll M, Corner J, Bailey C. The experience of breathlessness in lung cancer. Eur J Cancer Care (Engl). 1999;8(1):37-43. doi: 10.1046/j.1365-2354.1999.00129.x
- Grutters JP, Joore MA, Wiegman EM, Langendijk JA, de Ruysscher D, Hochstenbag M, et al. Health-related quality of life in patients surviving non-small cell lung cancer. Thorax. 2010; 65(10):903-7. doi: 10.1136/thx.2010.136390.
- Jacot W, Colinet B, Bertrand D, Lacombe S, Bozonnat MC, Daurès JP, et al. Quality of life and comorbidity score as prognostic determinants in non-small-cell lung cancer patients. Ann Oncol. 2008;19(8):1458-64. doi: 10.1093/annonc/mdn064.
- England R, Maddocks M, Manderson C, Wilcockn A. Factors influencing exercise performance in thoracic cancer. Respir Med. 2012;106(2):294-9. doi: 10.1016/j.rmed.2011.11.002.
- Schmitz KH, Holtzman J, Courneya KS, Masse LC, Duval S, Kane R. Controlled physical activity trials in cancer survivors: a systematic review and meta-analysis. Cancer Epidemiol Biomarkers Prev. 2005;14(7):1588-95. doi: 10.1158/1055-9965.EPI-04-0703
- Sarna L. Fluctuations in physical function: adults with non-small cell lung cancer. J Adv Nurs. 1993;18(5):714-24. doi: 10.1046/j.1365-2648.1993.18050714.x
- Luctkar-Flude M, Groll D, Woodend K, Tranmer J. Fatigue and physical activity in older patients with cancer: a six-month follow-up study. Oncol Nurs Forum. 2009;36(2):194-202. doi: 10.1188/09.ONF.194-202.
- Jones LW, Eves ND, Haykowsky M, Freedland SJ, Mackey JR. Exercise intolerance in cancer and the role of exercise therapy to reverse dysfunction. Lancet Oncol. 2009;10(6):598-605. doi: 10.1016/S1470-2045(09)70031-2.
- Loganathan RS, Stover DE, Shi W, Venkatraman E. Prevalence of COPD in women compared to men around the time of diagnosis of primary lung cancer. Chest. 2006;129(5):1305-12. doi: 10.1378/chest.129.5.1305
- Jones LW. Peak oxygen consumption and long-term all-cause mortality in nonsmall cell lung cancer. Cancer. 2010;116(20):4825-32. doi: 10.1002/cncr.25396
- Jones LW, Hornsby WE, Goetzinger A, Forbes LM, Sherrard EL, Quist M, et al. Prognostic significance of functional capacity and exercise behavior in patients with metastatic non-small cell lung cancer. Lung Cancer. 2012;76(2):248-52. doi: 10.1016/j.lungcan.2011.10.009.
- Kasymjanova G, Correa JA, Kreisman H. Prognostic value of the six-minute walk in advanced non-small cell lung cancer. J Thorac Oncol. 2009;4(5):602-7. doi: 10.1097/JTO.0b013e31819e77e8
- Butterworth J, Mackey D, Wasnick J. Morgan & Mikhail's Clinical Anesthesiology. 6a ed. McGraw-Hill; 2018.
- Nakaya N, Saito-Nakaya K, Akechi T, Kuriyama S, Inagaki M, Kikuchi N, et al. Negative psychological aspects and survival in lung cancer patients. Psychooncology. 2008;17(5):466-73. doi: 10.1002/pon.1259
- Medical Research Council Committee on Research into Chronic Bronchitis. Questionnaire on respiratory symptoms. Devon: W J Holman; 1966.
- Jones P, Miravitlles M, van der Molen T, Kulich K. Beyond FEV₁ in COPD: a review of patient-reported outcomes and their measurement. Int J Chron Obstruct Pulmon Dis. 2012;7:697-709. doi: 10.2147/COPD.S32675.
- Celli BR, Cote CG, Marin JM, Casanova C, Montes de Oca M, Mendez RA, et al. The Body-Mass Index, Airflow Obstruction, Dyspnea, and Exercise Capacity Index in Chronic Obstructive Pulmonary Disease. N Engl J Med. 2004;350(10):1005-12. doi: 10.1056/NEJMoa021322
- Gloeckl R, Marinov B, Pitta F. Practical recommendations for exercise training in patients with COPD. Eur Respir Rev. 2013;22(128):178-86. doi: 10.1183/09059180.00000513.
- Tonguino S, Wilches EC. Rehabilitación pulmonar en paciente candidato a trasplante pulmonar; una revisión sistémica. Rev Cienc Salud [Internet]. 2013;11(3):323-332. Disponible en: https://www.redalyc.org/pdf/562/56229183007.pdf
- Vogelmeier CF, Criner GJ, Martínez FJ, Anzueto A, Barnes PJ, Bourbeau J, et al. Informe 2017 de la Iniciativa Global para el Diagnóstico, Tratamiento y Prevención de la Enfermedad Pulmonar Obstructiva Crónica: Resumen Ejecutivo de GOLD. Arch Bronconeumol. 2017;53(3):128–149. doi: 10.1016/j.arbres.2017.02.001
- Maltais F, Decramer M, Casaburi R, Barreiro E, Burelle Y, Debigaré R, et al. An official American Thoracic Society/European Respiratory Society statement: update on limb muscle dysfunction in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2014;189(9):e15-62. doi: 10.1164/rccm.201402-0373ST
- Recommandations de la 1re Conférence de consensus en kinésithérapie respiratoire. Ann Kinésithér [Internet]. 1995;22(1):49. Disponible en: https://kinedoc.org/work/kinedoc/f37146f3-1743-43d9-a44d-f07b5acc53da.pdf
- Robles PG, Mathur S, Janaudis-Fereira T, Dolmage TE, Goldstein RS, Brooks D. Measurement of Peripheral Muscle Strength in Individuals With Chronic Obstructive Pulmonary Disease. J Cardiopulm Rehabil Prev. 2011;31(1):11-24. doi: 10.1097/HCR.0b013e3181ebf302.
- Nyberg A, Saey D, Maltais F. Why and How Limb Muscle Mass and Function Should Be Measured in Patients with Chronic Obstructive Pulmonary Disease. Ann Am Thorac Soc. 2015;12(9):1269-77. doi: 10.1513/AnnalsATS.201505-278PS.